- Острая или хроническая форма недуга?
- Стадии развития болезни
- Что необходимо предпринять?
- Шанс спасти жизнь есть
Сердечную недостаточность левожелудочковую некоторые люди считают не такой уж тяжелой патологией. Связано такое ошибочное убеждение с тем, что на начальной стадии она способна протекать бессимптомно и давать о себе знать, когда человек испытывает значительные физические и эмоциональные нагрузки. Существуют группы риска, более всего предрасположенные к левожелудочковой сердечной недостаточности. Если человек перенес инфаркт, велика вероятность, что у него начнется сердечная левожелудочковая недостаточность.
Те, кто страдает аритмией, тоже находятся в группе риска. При миокардите сердце поражают воспалительные процессы, деструктивные изменения в тканях органа являются распространенной причиной левожелудочковой недостаточности. Если человек злоупотребляет алкогольными напитками, он должен быть готов к тому, что его сердце не будет нормально работать. Под влиянием веществ, содержащихся в алкоголе, в органе идет расширение полостей, где застаивается кровь. Поражения сердечного клапанного аппарата, стеноз, нарушенный системный кровоток — все это приводит к возникновению сердечной недостаточности.
Острая или хроническая форма недуга?
В современной медицине принято разграничивать две формы левожелудочковой недостаточности:
- острую;
- хроническую.
Проявление острого вида сердечной недостаточности несет с собой , отек легких, кардиогенный шок. Нарушается дыхание, и легкие постепенно наполняются водой. При этом состояние человека, когда он находится в горизонтальном положении, значительно ухудшается, потому что у него усиливается одышка. Симптомы приступа острой недостаточности могут напоминать собой простуду.
У людей, страдающих данным заболеванием, часто появляется кашель. Если возникает острая недостаточность, требуется срочная помощь врача и госпитализация пациента. Каждый пятый человек, кому не оказана своевременно помощь, умирает от острой формы заболевания в первые сутки с момента его появления.
Хроническая форма недуга развивается значительно медленнее. Первые ее признаки связаны с застоем крови, чей состав отличается низким содержанием кислорода. Параллельно начинаются и нарушения в кровоснабжении почек, появляются первые признаки почечной недостаточности, ведь функционирование парного органа тесно связано с сердечно-сосудистой системой.
 Отечность конечностей является одним из ведущих признаков сердечных и почечных патологий. При левожелудочковой недостаточности отечность развивается мгновенно и весьма специфически. Начинается она с голеностопного сустава и стоп.
Отечность конечностей является одним из ведущих признаков сердечных и почечных патологий. При левожелудочковой недостаточности отечность развивается мгновенно и весьма специфически. Начинается она с голеностопного сустава и стоп.
Постепенно отеки поднимаются выше, и в результате они уже наблюдаются в области живота. Патологии сопутствует появление симптомов печеночных заболеваний — болезненных, дискомфортных ощущений в правом подреберье. Связаны они с прогрессирующим полнокровием печени. Та значительно увеличивается в размерах, и боль возникает как результат давления на капсулу органа.
Скопление жидкости в брюшной полости способно достигать такого уровня, что признак сердечного заболевания становится визуально более заметен. У человека, страдающего левожелудочковой сердечной недостаточностью, живот напоминает лягушачий. В брюшине человека может скапливать до 15 литров воды. Жидкость в плевральной области тоже один из симптомов проблем с сердцем. Скоплению жидкости сопутствует нарушение функционирования органов дыхания. При этом наблюдаются симптомы задержки образования мочи и ее вывода из организма.
Вернуться к оглавлению
Стадии развития болезни
Современная медицина выделяет три стадии развития сердечной недостаточности:
- начальную;
- среднюю;
- терминальную.
 Каждая из них обладает своими специфическими симптомами. На начальной стадии у человека появляется небольшая одышка, на нее далеко не все люди обращают внимание, считая ее следствием физического перенапряжения. Учащенное сердцебиение не наблюдается, когда тело пребывает в состоянии покоя. Но при значительном повышении физической нагрузки появляется учащенное сердцебиение. Отечность и постоянная одышка (даже в состоянии покоя) являются симптомами второй стадии левожелудочковой сердечной недостаточности. На этой же стадии наблюдается цианоз. Третья стадия сердечной недостаточности считается необратимой. Связано это с тем, что процессы, происходящие в тканях организма, становится невозможно полностью остановить. Терапия левожелудочковой недостаточности на любой из ее стадий тесно связана с борьбой с причинами, спровоцировавшими заболевание. Их выявление на ранней стадии патологии дает наибольшее количество шансов спасти человеку жизнь.
Каждая из них обладает своими специфическими симптомами. На начальной стадии у человека появляется небольшая одышка, на нее далеко не все люди обращают внимание, считая ее следствием физического перенапряжения. Учащенное сердцебиение не наблюдается, когда тело пребывает в состоянии покоя. Но при значительном повышении физической нагрузки появляется учащенное сердцебиение. Отечность и постоянная одышка (даже в состоянии покоя) являются симптомами второй стадии левожелудочковой сердечной недостаточности. На этой же стадии наблюдается цианоз. Третья стадия сердечной недостаточности считается необратимой. Связано это с тем, что процессы, происходящие в тканях организма, становится невозможно полностью остановить. Терапия левожелудочковой недостаточности на любой из ее стадий тесно связана с борьбой с причинами, спровоцировавшими заболевание. Их выявление на ранней стадии патологии дает наибольшее количество шансов спасти человеку жизнь.
Острая левожелудочковая недостаточность часто развивается у больных инфарктом миокарда, гипертонической болезнью, пороками сердца и коронарным атеросклерозом.
Проявляется такая острая сердечная недостаточность, прежде всего в виде отека легких. Патогенетически и в зависимости от механизма развития выделяют две формы отека легких.
Причины острой левожелудочковой недостаточности
Острая сердечная недостаточность с низким сердечным выбросом характеризуется малым сердечным выбросом и сниженным (или нормальным) артериальным давлением. Острая левожелудочковая недостаточность наблюдается при остром коронарном синдроме, митральных и аортальных стенозах, миокардитах, острых миокардитах, острой дисфункции клапанов сердца, тромбоэмболии легочной артерии, тампонаде сердца и т.д. В ряде случаев причиной низкого сердечного выброса служит недостаточное давление заполнения желудочков сердца.
Острая левожелудочковая недостаточность с симптомами застоя в легких чаще всего развивается при дисфункции миокарда при хронических заболеваниях, острой ишемии и инфаркте миокарда, дисфункции аортального и митрального клапанов, нарушениях ритма сердца, опухолях левых отделов сердца. Основными несердечными причинами служат тяжелая артериальная гипертензия, высокий сердечный выброс при анемии или тиреотоксикозе, опухоль или травма головного мозга.
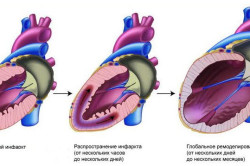
Острая левожелудочковая недостаточность и инфаркт миокарда
Острая левожелудочковая недостаточность часто встречается при инфаркте миокарда. Она может развиться одновременно с инфарктом миокарда, но нередко появляется через несколько дней после его развития. В последнем случае ее возникновение обусловлено утратой значительной массы сократительного миокарда.
В ранних сроках левожелудочковая недостаточность часто обусловлена нарушением диастолической функции и может протекать с нормальной фракцией выброса. Важную роль в развитии сердечной недостаточности при этом играет развитие митральной регургитации. Она может быть обусловлена ишемией сосочковой мышцы, повреждением хорд митрального клапана при боковом и переднем инфаркте миокарда, утратой значительной массы миокарда и/или дилатацией желудочка.
Развитие острой левожелудочковой недостаточности в первые часы и сутки у больных инфарктом миокарда характеризуется нормальным или сниженным объемом циркулирующей крови, умеренным снижением сердечного выброса, минимальной задержкой натрия и воды в организме, транзиторностью наблюдаемых нарушений.
Как развивается острая левожелудочковая недостаточность?
Один из основных патогенетических моментов развития левожелудочковой недостаточности - повышение гидростатического давления в венозном и капиллярном отделах малого круга кровообращения. Накопление избытка жидкости в легочном интерстиции приводит к снижению эластичности легких. Легкие становятся более «жесткими», появляются рестриктивные расстройства. Далее отечная жидкость пропотевает в альвеолы. Заполненные жидкостью альвеолы перестают участвовать в газообмене, что приводит к возникновению в легких участков со сниженным показателем вентиляция/перфузия.
Вначале отечная жидкость накапливается в окружающих альвеолы тканях и уже затем распространяется вдоль легочных венозных стволов и вдоль легочных артериальных и бронхиальных стволов. Происходит инфильтрация серозной жидкостью перибронхиальных и периваскулярных пространств, что приводит к повышению легочного сосудистого и бронхиального сопротивления, ухудшению условий обмена. Жидкость может накапливаться в бронхиолах, что приводит к сужению дыхательных путей и распознается по возникновению хрипов.
В левом предсердии кровь из невентилируемых альвеол (шунт) смешивается с полностью насыщенной кислородом кровью. Это приводит к снижению общего артериального парциального напряжения кислорода. Когда фракция десатурированной крови достигнет значительного уровня, развивается состояние гипоксемии.
В начальной стадии острой левожелудочковой недостаточности гипоксия носит циркуляторный характер и обусловлена «малым» сердечным выбросом.
При усугублении недостаточности к циркуляторной гипоксии присоединяется гипоксическая, обусловленная обтурацией альвеол и трахеобронхиального дерева пенистой мокротой.
Симптомы острой левожелудочковой недостаточности
Острая левожелудочковая недостаточность включает в себя кардиальную астму, отек легких и шоковый симптомокомплекс. Один из основных патогенетических моментов ее развития - повышение гидростатического давления в венозном и капиллярном отделах малого крута кровообращения.
Кардиальная астма характеризуется развитием интерстициального отека легких. При ней происходит инфильтрация серозной жидкостью перибронхиальных и периваскулярных пространств, что приводит к повышению легочного сосудистого и бронхиального сопротивления, ухудшению условий обмена. Дальнейшее проникновение жидкости из сосудистого русла в просвет альвеол приводит к развитию альвеолярного отека легких и выраженной гипоксемии. В начальной стадии острой левожелудочковой недостаточности гипоксия носит циркуляторный характер и обусловлена «малым» сердечным выбросом. При нарастании тяжести недостаточности к циркуляторнои гипоксии присоединяется гипоксическая, обусловленная обтурацией альвеол и трахеобронхиального дерева пенистой мокротой.
Клинически приступ сердечной астмы проявляется симптомами тяжелого удушья. Кожные покровы влажные и холодные. Наблюдается выраженный акроцианоз. Перкуссия легких выявляет притупление в нижних отделах легких. Аускультативно дыхание шумное, выслушиваются сухие хрипы. В отличие от бронхиальной астмы выдох не затруднен. Имеет место тахикардия, усиление II тона над легочной артерией. Артериальное давление может колебаться в широких пределах, центральное венозное давление повышено.
При прогрессировании сердечной недостаточности развивается картина «классического» альвеолярного отека легких. Над всей поверхностью легких появляются и быстро нарастают звучные крупнопузырчатые хрипы, заглушающие тоны сердца. На расстоянии слышно клокочущее, булькающее дыхание. Частота дыхательных движений достигает 30-40 в минуту. Мокрота заполняет все трахеобронхиальное дерево. Появляется кашель с жидкой пенистой, розового цвета мокротой.
Сердечный выброс не снижается на ранних стадиях сердечной недостаточности за счет компенсаторного увеличения числа сердечных сокращений и положительной реакции левого желудочка на постнагрузку. Для этого периода в целом характерны высокое давление наполнения, низкий ударный объем, тахикардия и нормальный минутный объем кровообращения.
При рентгенологическом исследовании определяются стадийные специфические изменения легких и сердца. Отечная жидкость по сравнению с воздухом имеет большую плотность для рентгеновских лучей. Поэтому отек легких на рентгенограммах обнаруживает себя наличием участков повышенной плотности, которая при рентгенографии грудной клетки выявляется раньше, чем появляются первые клинические признаки.
Ранним рентгенографическим признаком отека легких служит усиление сосудистого рисунка. Далее могут наблюдаться нечеткие контуры сосудов, увеличение размеров сердечной тени, появление линий Керли А (длинные, располагаются в центре легочного поля) и линий Керли В (короткие, располагаются по периферии). По мере прогрессирования отека нарастает инфильтрация в перибронхиальных отделах, появляются «силуэты летучей мыши» или «бабочки» и ацинарных теней (участки консолидации, имеющие пятнистый вид).
Лечение острой левожелудочковой недостаточности
Интенсивная терапия таких пациентов должна быть направлена на увеличение сердечного выброса и улучшение оксигенации тканей (вазодилататоры, инфузионная терапия для поддержания достаточного давления заполнения желудочков сердца, кратковременная инотропная поддержка).
Чаще всего на этапе оказания неотложной помощи затруднительно оценить величину давления заполнения желудочков сердца. Поэтому у пациентов с острой сердечной недостаточностью без застойных хрипов в легких рекомендуется пробное внутривенное введение до 200 мл 0,9% раствора хлорида натрия за 10 минут. Если инфузия не привела к положительному или отрицательному эффекту, то ее повторяют. Инфузию прекращают при повышении АЦСИСТ до 90- 100 мм рт. ст. или появлении признаков венозного застоя в легких.
Крайне важно при низком сердечном выбросе, обусловленном гиповолемией, найти и устранить ее причину (кровотечение, чрезмерная доза мочегонных, вазодилататоров и др.).
В интенсивной терапии такого состояния, как острая левожелудочковая недостаточность, применяют вазодилататоры, мочегонные средства, наркотические анальгетики, бронходилататоры и респираторную поддержку.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность - "Лечебное дело"
Использованная литература
Хроническая сердечная недостаточность – Калюжин В.В., Калюжин О.В., Тепляков А.Т., Караулов А.В. 2005
Основные классификации и шкалы риска в кардиологии – Ю.А. Баланова, А.О. Конради, А.В. Концевая, О.П. Ротарь, С.А. Шальнова. 2015
Аритмии сердца – Белялов Ф.И. 2014
Азбука ЭКГ и Боли в сердце – Зудбинов Ю.И. 2008
Кардиология – Ю.Н. Беленков, Р.Г. Оганов – Краткое руководство. 2012
Как известно, выполняет функцию своеобразного насоса в нашем организме. Если это устройство по каким-либо причинам не справляется со своей непосредственной работой, имеет место быть сердечная недостаточность. С каждым годом данная патология только молодеет, причем в последнее время все чаще она приводит к летальному исходу.
Острая сердечная недостаточность. Что это такое?
Острая сердечная недостаточность — это неожиданно появившееся снижение сократительной обуславливающее его перегрузку и нарушения легочного кровообращения. Заболевание может появиться как на фоне уже имеющихся патологий сердца, так и без предшествующих кардиальных недугов. Чаще всего оно диагностируется при инфаркте миокарда, когда происходит гибель клеток из-за резкого ухудшения кровообращения на этом участке.
В зависимости от перегрузки отделов главной мышцы человеческого организма, выделяют два основных течения заболевания: правожелудочковая и левожелудочковая недостаточность. О последней мы более подробно расскажем в этой статье.
Патогенез заболевания
Одним из основных патогенетических моментов развития левожелудочковой недостаточности является нарастание в капиллярном и венозном отделах малого круга кровообращения. В легочном интерстиции постепенно накапливается жидкость в избытке, что приводит к снижению эластичности органов. Легкие становятся более «жесткими», возникают рестриктивные расстройства. Затем отечная жидкость попадает в альвеолы, вследствие чего они перестают участвовать в газообмене.
Происходит дальнейшее ее распространение вдоль легочных серозных и бронхиальных стволов. Наблюдается инфильтрация серозной жидкостью периваскулярных и перибронхиальных пространств, что отражается на их непосредственном сопротивлении, ухудшении условий обмена.
В левом предсердии кровь из невентилируемых альвеол смешивается с насыщенной кислородом субстанцией. Это влечет за собой снижение общего артериального парциального напряжения кислорода, развитие гипоксемии. В начальной стадии последняя носит циркуляторный характер.
Левожелудочковая недостаточность обычно обусловлена серьезными перегрузками или поражениями соответствующих отделов сердца. Такое заболевание влечет за собой ухудшение кровообращения. Оно требует не только своевременной диагностики, но и грамотного лечения. При сочетании патологии с правосторонней сердечной недостаточностью увеличивается вероятность смерти больного.
Основные причины заболевания
- Кардиомиопатия.
- Инфаркт миокарда.
- Кардиогенный отек легких.
- Симптоматическая артериальная гипертензия.
- Митральный стеноз.
- Обширное хирургическое вмешательство.
- Травма головного мозга.
- Заболевания инфекционной природы.
- Токсическое воздействие на миокард (прием лекарственных препаратов, употребление алкоголя).
Острая левожелудочковая недостаточность и инфаркт миокарда
Данное заболевание очень часто развивается на фоне инфаркта миокарда. Обычно оно обусловлено нарушением диастолической функции и может протекать с нормальной фракцией выброса. Важная роль в развитии сердечной недостаточности в этом случае отводится митральной регургитации. Она объясняется ишемией сосочковой мышцы или утратой значительной массы миокарда.
Заболевание в первые часы у пациентов с инфарктом миокарда характеризуется резким уменьшением объема циркулирующей крови, изменением сердечного выброса и минимальной задержкой натрия в организме.
Клиническая картина
Как известно, практически все заболевания кардиологической природы имеют общую симптоматику, то есть выражаются болью в области сердца. Она может отдавать в локоть, шею или лопатку. Это явление обычно наблюдается и при таком заболевании, как левожелудочковая недостаточность. Симптомы дополняются лихорадкой, одышкой, резкими скачками давления и нарушением температурного режима.
Характер и интенсивность признаков патологии напрямую зависят от того, какой именно участок сердечной мышцы поврежден. Для левожелудочковой формы, помимо основных симптомов, характерно появление обмороков, приступов аритмии, головокружения, отечности конечностей, увеличение шейных вен.
Постепенно все признаки левожелудочковой недостаточности усиливаются, проявляясь теперь не только в стадии активности, но и в покое. Если не отреагировать на эту проблему своевременно, не исключен летальный исход.
Формы заболевания
Патология может протекать по нескольким типам.
- С застойным типом гемодинамики. Проявляется в форме сердечной астмы (приступы удушья) и отека легких.
- С гипокинетическим типом гемодинамики:
- Аритмический шок. Развивается в качестве ответной реакции на нарушение ЧСС.
- Рефлекторный шок. Появляется как реакция на боль.
- Истинный кардиогенный шок. Возникает при значительных объемах поражения (свыше 50% массы миокарда левого желудочка).
- Резкое ухудшение уже диагностированной сердечной недостаточности (мышца не обеспечивает потребности систем органов в адекватном кровоснабжении).
Диагностика
Многие патологии кардиологической природы отличаются стремительным прогрессированием, а острая левожелудочковая недостаточность в этом вопросе не является исключением. Врач при подозрении на этот диагноз первым делом должен осмотреть пациента. Однако физикального исследования недостаточно, чтобы оценить полную клиническую картину. Поэтому больному назначают ряд диагностических процедур, включая ЭКГ, УЗИ сердца, рентген грудины, радиоизотопную вентрикулографию и ПЭТ.
На основании полученных результатов врач может подтвердить диагноз и назначить грамотное лечение.
Острая левожелудочковая недостаточность: неотложная помощь
Во время приступа пациенту очень важно своевременно оказать квалифицированную помощь до приезда бригады врачей. В первую очередь его следует посадить на кровать (лежать категорически запрещается), обеспечить приток воздуха, начать оксигенотерапию.
Больному необходимо дать «Нитроглицерин» под язык, ввести подкожно 1%-й «Морфин». При развитии сильного отека легких вследствие понижения АД вводят «Преднизолон» внутривенно (3-5 мл).
При отсутствии необходимых лекарственных препаратов больному следует наложить жгуты на бедра и плечи, чтобы резко ограничить объем циркулирующей крови. Также внутривенно можно ввести специальную смесь. Для этого в шприц объемом 10 мл следует набрать 3 мл 96% этилового спирта, а после добавить воду для инъекций. Важно, чтобы весь объем был заполнен. Данный раствор обладает пеногасящим эффектом. Больному следует вызвать кардиологическую врачебную бригаду. После ликвидации все пациенты с диагнозом «острая левожелудочковая сердечная недостаточность» в обязательном порядке подлежат госпитализации. Транспортировка обычно осуществляется на носилках в положении сидя.
Основные принципы лечения
Такая патология угрожает жизни пациента и всегда требует неотложной терапии.
- Если причиной заболевания служит изменение сердечного ритма, для стабилизации гемодинамики и состояния пациента необходимо восстановить ЧСС.
- Если причиной является произошедший ранее инфаркт миокарда, для борьбы с заболеванием необходимо в кратчайшие сроки нормализовать коронарный кровоток. В условиях догоспитальной помощи это возможно посредством проведения системного тромболизиса, то есть специальных препаратов для растворения сгустков крови.
- Если левожелудочковая недостаточность является результатом развившихся ранее нарушений внутрисердечной гемодинамики из-за разрывов миокарда или травм, показана незамедлительная госпитализация.
Медикаментозная терапия
Лечение заболевания, в целом, подразумевает комплексный подход (полный покой, отсутствие серьезных физических нагрузок, соблюдение лечебной диеты). Однако это больше профилактические меры, которые иногда даже не могут купировать болевой синдром, сопровождающий заболевание острая левожелудочковая недостаточность. Лечение лекарственными препаратами как раз в этом случае приходит на помощь.
Ниже перечислены основные задачи медикаментозной терапии:
- Нормализация сократительной способности миокарда.
- Устранение симптомов синусовой тахикардии.
- Предотвращение формирования тромбов и закупорки сосудов.
- Нормализация процесса выведения жидкости из организма.
- Продление ремиссии.
В первую очередь всем пациентам без исключения назначают кислородотерапию. Для борьбы с избыточным содержанием жидкости в организме рекомендуют прием диуретиков («Фуросемид», «Урегит») и резкое ограничение Чтобы снизить сосудистое сопротивление и одновременно улучшить кровообращение, прописывают сосудорасширяющие препараты и дезагреганты («Тиклид», «Плавикс»). Для усиления сократительной способности миокарда назначают сердечные гликозиды и кардиотоники.
Все лекарственные препараты врач прописывает в индивидуальном порядке для каждого пациента. Поэтому важно понимать, что поверхностная самостоятельная терапия может лишь усугубить клиническую картину и не принести желаемого результата.
Когда необходимо оперативное вмешательство?
Если лекарственная терапия не облегчает состояние больного, левожелудочковая сердечная недостаточность только усиливается в своих проявлениях, рекомендуют хирургическое вмешательство. В настоящее время в медицинской практике используется два вида операций: кардиомиопластика и имплантация специального устройства для улучшения кровообращения. Оба варианта опасны для жизни, поэтому к их помощи прибегают только в крайних случаях. Более того, послеоперационный эффект ощутим только спустя 3-4 месяца после длительного восстановительного периода. Прежде чем идти на такую операцию, стоит проконсультироваться с врачом и сравнить все ее преимущества и возможные недостатки.
Осложнения
Если пациенту поставлен диагноз «левожелудочковая недостаточность», он пренебрегает собственным здоровьем и откладывает лечение, высока вероятность скорейшего летального исхода.
Профилактические меры
При наличии заболеваний сердечно-сосудистой системы хронической природы показано регулярное наблюдение у кардиолога и четкое следование всем его предписанием. Крайне важно минимизировать влияние негативных факторов на работу всего организма. К их числу относятся пагубные привычки (курение, употребление алкоголя и наркотических веществ), психоэмоциональные перегрузки и частые стрессы, а также избыточный вес.
В качестве профилактики такого заболевания, как острая левожелудочковая недостаточность, причины которого нередко скрываются в гиподинамии, рекомендуется дозированная физическая нагрузка. Это может быть плавание, прогулки на свежем воздухе, ходьба на лыжах, занятия в спортзале или йога. Следует постоянно контролировать показатели артериального давления. Особое внимание необходимо уделить питанию. Рацион должен быть максимально сбалансированным, с высоким содержанием клетчатки. Лучше отказаться от жирной и жареной пищи, а также чрезмерно острых продуктов.
Такие простые профилактические меры позволяют не только предупредить развитие столь опасной для здоровья патологии, но и улучшить качество жизни в целом.

Заключение
В данной статье мы рассказали о том, что представляет собой заболевание под названием левожелудочковая недостаточность. Причины развития этой патологии могут быть самыми различными, начиная с инфаркта миокарда и заканчивая токсическим влиянием на организм лекарственных препаратов. Своевременная диагностика и грамотное лечение позволяют свести к минимуму риск возникновения осложнений, самым опасным из которых является Будьте здоровы!
Левожелудочковая недостаточность - это нарушение сократительной способности миокарда левого желудочка в результате ряда патологических факторов. По своему течению она может быть острой и хронической в зависимости от скорости развития симптомов.
Острая левожелудочковая недостаточность развивается вследствие множества причин. Следует отметить, что она может возникать как при выраженных структурных изменениях миокарда, так и без них. Большое значение в возникновении декомпенсации сердечной деятельности играют внесердечные факторы.
Перечень основных причин возникновения левожелудочковой недостаточности:
- Сердечные факторы:
- Декомпенсация хронической сердечной недостаточности любой этиологии.
- Ишемическая болезнь сердца (острый крупноочаговый инфаркт миокарда, постинфарктный кардиосклероз).
- Гипертонический криз.
- Остро возникшее нарушение ритма.
- Клапанные пороки сердца.
- Миокардиты.
- Внесердечные факторы:
- Анемия тяжелой степени.
- Тиреотоксикоз.
- Выраженная печеночная или почечная недостаточность.
- Злоупотребление алкоголем или психоактивными веществами.
- Оперативное вмешательство большого объема.
- Тяжелые инфекционные заболевания, сепсис.
Острая левожелудочковая недостаточность характеризуется резким снижением сердечного выброса, что сопровождается уменьшением объема циркулирующей крови, застоем в малом круге кровообращения.
Что же касается причин хронической сердечной недостаточности - все они обусловлены выраженными структурными нарушениями миокарда. Среди них могут быть: постинфарктный кардиосклероз, клапанное поражение сердца, дилатационная кардиомиопатия и многое другое.
Клинические проявления
В основе симптомов острой и хронической левожелудочковой недостаточности лежит первопричина, повлиявшая на развитие данного состояния. Снижение сердечного выброса, увеличение пред- и постнагрузки, недостаточное кровоснабжение органов и тканей обусловливают основную клиническую симптоматику.
Острая левожелудочковая недостаточность всегда проявляется внезапной выраженной одышкой. Одышка - это субъективное чувство нехватки воздуха.
Повышенное артериальное давление имеет место при гипертонических кризах. Высокое сопротивление в артериальном русле мешает возникновению эффективных сердечных сокращений, что приводит к симптомам левожелудочковой недостаточности. В данном случае можно фиксировать крайне высокие цифры артериального давления, вплоть до 240–260/120 мм рт. ст.
Хроническая левожелудочковая недостаточность отличается лишь темпами развития симптомов. Предвестниками ее могут стать: повышенная утомляемость, потеря аппетита, отеки нижних конечностей и одышка при привычных физических нагрузках. Для клинической оценки используется Нью-Йоркская классификация, согласно которой оценивают степень одышки в зависимости от физической нагрузки. В наиболее тяжелых случаях фиксируют одышку в покое, даже при разговоре. Без специфического лечения данные симптомы могут усугубляться, приводя к необратимым изменениям внутренних органов.
Если говорить об острой декомпенсации сердечной деятельности, то наиболее частым сопутствующим симптомом могут стать отеки нижних конечностей. В терминальных стадиях хронической левожелудочковой недостаточности застой переходит на большой круг кровообращения. Повышенное венозное давление препятствует нормальному обмену жидкости между сосудистым руслом и межтканевым пространством, в результате чего можно наблюдать отеки нижних конечностей, скопление жидкости в полостях тела.
Если на фоне острого инфаркта миокарда возникает острая левожелудочковая сердечная недостаточность, то в клинике будут превалировать ангинозные боли. Типичные боли при инфаркте миокарда описываются больными как жгучие, сжимающие, не проходящие самостоятельно или при приеме нитроглицерина, длительностью более получаса. Нередко такие боли распространяются на левое плечо и предплечье.
Частым признаком недостаточности функции левого желудочка является , зачастую переходящая в шок. В таких обстоятельствах можно наблюдать потерю сознания, усиленное потоотделение, учащенное сердцебиение.
Диагностика
Основу диагностики составляют простой опрос больного, физикальный осмотр и применение рутинных тестов, таких как рентгенография органов грудной клетки и электрокардиография. В дополнение к ним используются лабораторные исследования: общий анализ крови, биохимический анализ на маркеры повреждения кардиомиоцитов. Данные методы просты в исполнении и интерпретации, а главное, они доступны в любом медицинском учреждении.
Электрокардиография доступна повсеместно, даже в машинах бригад скорой медицинской помощи. Данный метод позволяет оценить электрическую активность каждого отдела сердца, диагностировать инфаркт миокарда, нарушение ритма и проводимости или же просто определить перегрузку камер сердца.
Рентгенография при острой левожелудочковой недостаточности позволить оценить наличие отека легких и степень его выраженности. С помощью данного метода можно оценить размеры сердца.
В качестве обязательных методов диагностики используется эхокардиография. Метод основан на ультразвуковых волнах и позволяет получить изображение сердца и данные о его функциональной активности. При помощи эхокардиографии с легкостью можно определить размеры отдельных полостей сердца, оценить состояние клапанов, выявить снижение фракции выброса.
Если же имеются весомые предположения о развитии инфаркта миокарда, пациенту проводится коронарография. Метод основан на изучении проходимости сердечных сосудов путем введения специального контрастного вещества. Диагностическая коронарография при наличии показаний может стать лечебной, так как во время ее проведения возможно восстановление проходимости сердечных артерий путем стентирования.
Лечение
Целью лечения острой левожелудочковой недостаточности является стабилизация гемодинамики - эта проводится выполняется и проводится в условиях блока кардиореанимации.
Выбор той или иной группы препаратов зависит от текущего состояния артериального давления, пульса, уровня насыщения крови кислородом и наличия признаков задержки жидкости.
Первоочередным мероприятием является восстановление нормальной оксигенации тканей, для чего может использоваться масочная вентиляция кислородом или, в более тяжелых случаях, - искусственная вентиляция легких.
В случаях выраженного возбуждения могут использоваться седативные препараты. При высоком давлении и высоком легочном сопротивлении назначаются вазодилататоры. Данная группа препаратов также применяется при отеке легких на фоне гипертонических кризов. При наличии признаков застоя жидкости (отеки конечностей, полостные отеки) назначаются мочегонные препараты под контролем диуреза и ежедневного мониторинга биохимических параметров крови.
Лечение хронической сердечной недостаточности базируется на двух принципах:
- Устранение причины нарушения сердечной гемодинамики любыми возможными методами.
- Уменьшение проявлений сердечной недостаточности медикаментозными методами.
Если причиной хронической сердечной недостаточности стали клапанные пороки сердца, то производят их хирургическую коррекцию, тем самым устраняя основную причину данного состояния. Более тяжелым пациентам предлагается имплантация аппаратов искусственного кровообращения или .
Медикаментозная коррекция направлена на устранение отеков, поддержание сократительной способности сердца и уменьшение одышки.
Основные группы препаратов, которые применяются для лечения хронической сердечной недостаточности: ингибиторы АПФ, диуретики, b-блокаторы, в ряде случаев применяются сердечные гликозиды. Терапия подбирается индивидуально с учетом исходных параметров работы сердца, степени выраженности проявлений заболевания, а также сопутствующей патологии.
Одышка при заболеваниях сердца и сосудов
Март 3rd, 2011
Острая левожелудочковая недостаточность
Одышка чаще наблюдается при болезнях сердечно-сосудистой и бронхолегочной систем, реже — при других заболеваниях. Приступами удушья осложняются многие болезни сердечнососудистой системы, сопровождающиеся нагрузкой на левый желудочек сердца, например гипертоническая болезнь, атеросклеротический кардиосклероз, аортальные пороки сердца и др. При этих заболеваниях может возникнуть острая левожелудочковая недостаточность. Она провоцируется нагрузкой, ухудшением коронарного кровообращения, повышением артериального давления, внутривенным введением больших количеств жидкости, тахикардией, инфекцией и др.
Острая левожелудочковая недостаточность нередко возникает ночью и проявляется сердечной астмой, отеком легких.
Сердечная астма
Сердечная астма — пароксизм инспираторного (с затрудненным вдохом) удушья.
Симптомы. У больного появляется чувство острой нехватки воздуха, сопровождающееся страхом смерти, кашель, холодный пот. Лицо имеет страдальческое выражение, бледное, губы синюшны. Шейные вены набухают. Одышка инспираторная, дыхание учащенное (до 30 и больше в минуту). При кашле выделяется обильная жидкая пенистая мокрота. Если приступу предшествовала нагрузка, то больной вынужден прекратить ее. Если астма возникает ночью, больной, проснувшись, садится, опираясь руками на что-либо, стремится подойти к открытому окну.
Грудная клетка расширена, надключичные ямки сглажены. Перкуторный звук над легкими коробочного оттенка. При аускультации над нижними долями легких выслушиваются мелко- и среднепузырчатые хрипы на фоне ослабленного дыхания.
Отмечаются тахикардия (до 120-150 ударов в минуту), нередко — аритмии. Повышенное в начале приступа артериальное давление при нарастании сосудистой недостаточности может резко снижаться. Тоны сердца прослушиваются с трудом из-за обилия хрипов и шумного дыхания.
Переход в положение сидя со спущенными ногами (ортопноэ) у некоторых больных существенно улучшает состояние и иногда прекращает приступ. Но в большинстве случаев этого недостаточно — и требуется интенсивная терапия, чтобы предотвратить переход сердечной астмы в отек легких.
Отек легких
Симптомы. В более тяжелых случаях острая левожелудочковая недостаточность, начавшись как сердечная астма, затем быстро прогрессирует и переходит в отек легких: удушье нарастает, дыхание становится клокочущим, усиливается кашель с выделением серозной или кровянистой пенистой мокроты. Влажные хрипы в легких становятся более крупнокалиберными и звонкими, область их выслушивания распространяется на средние и верхние отделы. Нарастает тахикардия. Отек легких требует неотложного лечения.
Хроническая левожелудочковая недостаточность
Постепенно нарастающая одышка при привычных нагрузках и склонность к тахикардии являются ранними признаками хронической левожелудочковой недостаточности. Хроническая левожелудочковая недостаточность развивается постепенно при хронических заболеваниях, протекающих с преимущественной нагрузкой на левый желудочек, чаще — при гипертонической болезни и гипертонических синдромах, атеросклеротическом кардиосклерозе, заболеваниях миокарда, аортальных пороках сердца и др. Она характеризуется венозным застоем в легких.
Симптомы. Одышка при хронической левожелудочковой недостаточности возникает при незначительных нагрузках (раздевание, еда) или наблюдается даже в покое. Обычно одышка усиливается в положении лежа, поэтому больные предпочитают полусидячее положение со спущенными ногами (ортопноэ).
В легких выслушивается усиленное везикулярное дыхание и незвонкие влажные мелкопузырчатые хрипы в нижних отделах. Возможен кашель с отделением серозной мокроты. При исследовании функции внешнего дыхания выявляются объективные признаки дыхательной недостаточности, в частности уменьшение жизненной емкости легких и скорости вдоха. Эти показатели могут улучшиться после использования мочегонных средств, что имеет некоторое диагностическое значение. Рентгенологическое исследование подтверждает венозный застой в легких.
Вместе с одышкой у больных с хронической левожелудочковой недостаточностью выявляется тахикардия. Она легко возникает или усиливается при нагрузке либо является стойкой. Задержка дыхания мало влияет или не влияет на частоту ритма. При выслушивании сердца над верхушкой иногда выявляется трехчленный ритм вследствие усиления IV (предсердного) тона (пресистолический галоп).
У больных с хронической левожелудочковой недостаточностью заметны признаки значительного увеличения левого желудочка сердца — усиление верхушечного толчка и смещение его влево и вниз. Увеличение левого желудочка сердца подтверждается данными рентгенологического исследования и ЭКГ.
Гипертоническая болезнь
Приступы удушья, связанные с острой левожелудочковой недостаточностью, могут возникать при гипертонической болезни. В этом случае приступы удушья отличаются кратковременностью. Обычно они продолжаются 15-30 мин и оканчиваются самопроизвольно. Возникает приступ во время гипертонического криза. В легких быстро нарастает число влажных хрипов. Но классическая картина отека легких с выделением пенистой мокроты в неосложненных инфарктом миокарда случаях не развивается. После приступа удушья у больного может появляться нежный диастолический шум аортальной недостаточности, определяемый при аускультации сердца. Этот шум бесследно исчезает спустя 2-4 суток после гипертонического криза.
Поражение миокарда
Одышка, связанная с левожелудочковой недостаточностью, отмечается у больных с заболеваниями сердечной мышцы (инфаркт миокарда, миокардит, прогрессирующие миокардиопатии).
Длительный приступ удушья относится к числу характерных признаков обширного инфаркта миокарда. Астматическое состояние наблюдается при небольших повторных инфарктах. Одышка, ортопноэ и отек легких могут развиться у больного даже без свежего инфаркта при аневризме левого желудочка и обширном постинфарктном кардиосклерозе. Тем не менее каждый приступ удушья у такого больного необходимо расценивать как одно из возможных последствий свежего инфаркта и всегда предпринимать исследования, направленные на его выявление. В первую очередь больному проводится электрокардиографическое исследование для обнаружения изменений, характерных для инфаркта миокарда. Диагноз мелкоочагового поражения миокарда становится более обоснованным, если характерные изменения ЭКГ после приступа удушья сопровождаются повышением активности креатинфосфокиназы (КФК) и увеличением концентрации белково-углеводных комплексов в крови. На повторно снятых ЭКГ в подобных случаях можно зарегистрировать углубление зубца Т. Обнаружить новый очаг некроза в миокарде позволяет радионуклидное исследование с применением технеция пирофосфата. Эхокардиографическое исследование помогает выявить очаги дискинезии в миокарде при свежем инфаркте.
Клапанные поражения сердца
Приступами сердечной астмы нередко осложняются клапанные пороки сердца, особенно аортальный стеноз. Одышка при этом пороке вначале отмечается только при значительном физическом напряжении и сочетается с головокружением или загрудинной болью. Наиболее ранним признаком наступающей левожелудочковой недостаточности часто оказываются приступы мучительного кашля по ночам. В более тяжелых случаях развиваются типичные ночные приступы пароксизмального удушья, которые могут окончиться отеком легких. Обычно выявляется связь этих приступов с физическим усилием. Они могут возникать непосредственно во время физической нагрузки или через несколько часов после ее окончания. Артериальное давление во время приступа удушья при аортальном стенозе чаще бывает повышенным, но иногда может быть пониженным или нормальным.
Иногда развивается ортопноэ. В зависимости от тяжести состояния оно может продолжаться от нескольких часов до нескольких дней. В большинстве случаев одновременно с ортопноэ появляется боль в области сердца; ее интенсивность и длительность могут заметно варьировать.
Пароксизмальная тахикардия
Одышка с ортопноэ, иногда приводящая к отеку легких, может развиваться у больных с пароксизмом суправентрикулярной тахикардии и тахиаритмии. Возникновение удушья или его отсутствие во время пароксизма тахикардии определяется взаимоотношением трех факторов: исходного функционального состояния сердца, длительности тахикардии и темпа сердечных сокращений. Тахикардия до 180 сердечных сокращений в минуту у пациентов со здоровым сердцем может продолжаться в течение одной или двух недель, вызывая только жалобы на сердцебиение. У больных с клапанными пороками сердца и особенно у больных с митральным стенозом одышка возникает при гораздо меньшей частоте сердечных сокращений. Наибольшей тяжестью отличаются пароксизмы суправентрикулярной тахикардии у детей. На 2— 3-и сутки после начала тахикардии с частотой сердечных сокращений 180 в минуту у них появляются признаки сердечной недостаточности: цианоз, учащенное дыхание, повышенное кровенаполнение легких, гепатомегалия (увеличение печени), рвота. Сердце увеличивается.
Одышка и ортопноэ при пароксизмах тахикардии у лиц пожилого и старческого возраста часто сочетаются с транзиторными нарушениями мозгового кровообращения в вид вокружений, нарушений зрения, иногда только одно
Одновременно с удушьем у больных пожилого возраста часто возникает боль в области сердца и нередко умеренно повышается активность аминотрансфераз в крови. Такое сочетание перечисленных признаков заставляет прежде всего подумать об инфаркте миокарда как наиболее вероятной их причине. Окончательный диагноз может быть поставлен по результатам наблюдения за эволюцией ЭКГ, активностью сердечной фракции креатинфосфокиназы или лактатдегидрогеназы, содержанием белково-углеводных комплексов в крови. Решающее значение придают данным анализа о повторном появлении описанных изменений после каждого из перенесенных ранее пароксизмов тахикардии.
Легочный васкулит
Тяжелыми приступами удушья проявляется легочный васкулит (воспаление мелких сосудов легких) у больных узелковым периартериитом. Одышка, периодически переходящая в тяжелые астматические приступы, возникает иногда за 1/2-1 год до развития других симптомов узелкового периартериита. В начале болезни приступы удушья наступают на фоне более или менее выраженной лихорадки, в разгар болезни — на фоне других симптомов узелкового периартериита: болей в животе, артериальной гипертензии, полиневрита. Температура тела даже в начале заболевания оказывается повышенной. Узелковый периартериит протекает всегда с лейкоцитозом и увеличением числа палочкоядерных и юных нейтрофилов, а также с выраженным ускорением оседания эритроцитов. При узелковом периартериите отмечаются значительная потеря массы, мышечно-суставные боли. Наблюдаются симптомы поражения различных внутренних органов. Диагноз узелкового периартериита представляет большие трудности в связи с полиморфизмом клинической картины и отсутствием патогномоничных признаков. Диагностика основывается на учете характерных клинических проявлений (почечного синдрома, артериальной гипертензии, асимметричного полиневрита, абдоминального, сердечного, легочного синдромов, потери массы, лихорадки и др.) и лабораторных данных. Уточнить диагноз помогает кожно-мышечная биопсия, хотя отрицательные результаты морфологического исследования не исключают узелкового периартериита.
Тромбоэмболия легочной артерии
Одышкой при малейшем физическом напряжении проявляется пристеночный тромбоз главных ветвей легочной артерии на ранних стадиях. Позднее развивается ортопноэ. Жестокое удушье, резко усиливающееся при малейшем движении больного и вынуждающее его вскоре перейти в состояние ортопноэ, является главным диагностическим признаком пристеночного тромбоза легочной артерии. Артериальное давление во всех случаях понижается. Спустя 4-5 дней после начала ортопноэ появляются признаки неудержимо нарастающей правожелудочковой недостаточности с гепатомегалией (увеличением печени), отеками подкожной клетчатки нижних конечностей и асцитом. Повторные приступы удушья у больных с сердечной недостаточностью, тромбофлебитом, пристеночным тромбоэндокардитом вызывают обычно тромбоэмболии мелких разветвлений легочной артерии.
Для эмболии легочной артерии характерно развитие цианоза в самом начале приступа удушья, появление признаков острой недостаточности правого желудочка или электрокардиографических признаков его острой перегрузки. При тромбоэмболии легочной артерии приступ удушья, особенно тяжелый, в первые минуты заболевания всегда начинается внезапно и часто среди полного здоровья. Пульс при тромбоэмболии легочной артерии, с самого начала резко учащен, артериальное давление понижено. Периферические признаки шока (похолодание конечностей, обильный холодный липкий пот) резче выражены в самом начале болезни. Болевой синдром никогда не доминирует в клинической картине тромбоэмболии легочной артерии. Боль в груди возникает остро и не имеет типичной локализации. При осмотре больного тромбоэмболией легочной артерии обнаруживаются цианоз, набухание шейных вен и пульсация во втором и третьем межреберьях слева у грудины. При аускультации сердца выявляются усиление и раздвоение II тона на легочной артерии.
При тромбоэмболии легочной артерии эхокардиограмма не изменяется. Большую диагностическую информацию дают результаты электрокардиографического исследования. Изменения ЭКГ при острой перегрузке правого желудочка сердца при тромбоэмболии легочной артерии напоминают сдвиги при инфаркте миокарда задней стенки левого желудочка, но все же имеют ряд характерных признаков, правильный учет которых позволяет отличить эти заболевания друг от друга.
Тромбоэмболия легочной артерии часто встречается у больных пожилого и старческого возраста, находящихся на постельном режиме, у больных любого возраста с признаками начинающейся или выраженной сердечной недостаточности. Источником эмболов часто оказываются флеботромбоз тазовых органов и нижних конечностей и пристеночные тромбы в полостях правого сердца. Тромбоэмболия легочной артерии встречается у женщин детородного возраста, принимающих пероральные контрацептивы.
Острая левожелудочковая недостаточность.
Диагностика. Лечение СН.
Острая сердечная недостаточность.
Острая сосудистая недостаточность.
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ.
ОСТРАЯ СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ.
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ.
Постинфарктный кардиосклероз
Клиническая картина складывается из клиники ИБС - стенокардия, признаки хронической сердечной недостаточности, различные нарушения ритма.
Это группа пациентов с различной степенью выраженности ИБС, но во всех случаях имеются признаки перенесенного инфаркта миокарда - не ранее 8 недель от начала ИМ. Тактика лечения таких пациентов зависит от клинических проявлений.
Острая сердечная недостаточность - внезапное снижение сократительной функции сердца, которое приводит к нарушениям внутрисердечной гемодинамики, кровообращения в малом и большом круге кровообращения, что может приводить к нарушениям функций отдельных органов. Острая сердечная недостаточность бывает двух типов: левожелудочковая, приводящая к развитию сердечной астмы и отеку легких, и правожелудочковая.
Основные причины : тяжелые диффузные миокардиты, кардиосклероз, острый инфаркт миокарда, тяжелая артериальная гипертензия, аортальные пороки сердца, митральный стеноз, кардиомиопатии, чрезвычайно большая физическая нагрузка, внутривенное вливание чрезмерно больших количеств жидкости.
Основные патогенетические факторы . ослабление работы левого желудочка при удовлетворительной работе правого желудочка; повышение давления в легочных венах, капиллярах, артериолах; повышение проницаемости легочных капилляров, пропотевание жидкой части крови в альвеолы, нарушение диффузии газов, повышение агрегации тромбоцитов, микроателектазирование. В результате этих процессов нарушается газообмен в легких, снижается содержание кислорода в крови и увеличивается содержание углекислоты. Ухудшается доставка кислорода к органам и тканям, особенно чувствительной к этому является центральная нервная система. У пациентов повышается возбудимость дыхательного центра, что приводит к развитию одышки, достигающей степени удушья. Застой крови в легких при его прогрессировании сопровождается проникновением в просвет альвеол серозной жидкости, а это уже - отек легких. Приступообразно наступающая левожелудочковая недостаточность называется сердечной астмой.
Клиническая картина сердечной астмы . Приступ удушья развивается обычно ночью. Развитию приступа способствуют физическое или нервно-психическое напряжение. Пациент просыпается от чувства нехватки воздуха и страха смерти. Одновременно появляется надсадный кашель, сердцебиение. Сильная одышка заставляет пациента сесть в кровати или подойти к открытому окну. Пациент возбужден, ловит воздух ртом.
При осмотре . выражение лица страдальческое, положение ортопное со спущенными ногами, кожа серовато-бледная, покрыта каплями пота, акроцианоз, выраженная одышка, вены шеи набухшие. Дыхание до 30-40 раз в минуту, жесткое, прослушиваются рассеянные сухие и влажные хрипы в задненижних отделах легких. Здесь же возможно притупление перкуторного звука. Пульс частый, слабого наполнения, часто аритмичный. Границы сердца в соответствии с основным заболеванием, чаще расширены влево. Тоны сердца глухие, нередко - «ритм галопа». АД вначале нормальное, затем по мере прогрессирования сердечной астмы снижается.
Лабораторные данные не характерны . Мокрота на стадии отека легких жидкая, пенистая, розовая, в ней не обнаруживаются эозинофилы.
Инструментальные данные .
ЭКГ - снижение амплитуды зубца Т, интервала S-T, различные аритмии, изменения, характерные для основного заболевания.
Рентгенография легких - симметричное гомогенное затемнение в центральных отделах (центральная форма типа «крылья бабочки»); двусторонние диффузные тени различной интенсивности (диффузная форма).
Неотложная помощь .
Основные неотложные мероприятия при сердечной астме должны предусматривать достижение решения главной задачи - разгрузить малый круг кровообращения, добиться снижения повышенного гидростатического давления в его сосудах, улучшить сократительную способность сердечной мышцы, повысить насыщение крови кислородом.
Следует удобно усадить пациента, обеспечив необходимую опору для его спины и рук. При невысоком АД - положение пациента в постели - полусидя, а при гипертензии - сидя. Обеспечивается поступление в помещение свежего воздуха, начинается ингаляция кислородом (на стадии отека легких - через пеногаситель - антифомсилан, спирт).
Дать под язык 1 таблетку нитроглицерина или 1 каплю 1% спиртового раствора его. Нитроглицерин снижает давление в легочной артерии и уменьшает венозный возврат к сердцу, что улучшает его работу (противопоказан при АДс менее 100 мм рт. ст.).
Следующим действием при приступе удушья является применение наркотического анальгетика (1 мл 1% раствора морфина гидрохлорида вместе с 10 мл физиологического раствора или дроперидола 0,25% раствора 2,5 мл внутривенно). Применяются они с целью уменьшения одышки (угнетают дыхательный центр), а также для успокоения пациента, обезболивания, перераспределения крови из малого круга кровообращения. Наркотические анальгетики противопоказаны при редком поверхностном дыхании.
Для потенцирования действия наркотических средств вводится внутримышечно 1 мл 1% раствора димедрола или 1 мл 1-2% раствора супрастина.
Мочегонные средства показаны при нормальном или высоком АД. Вводится внутривенно 40-160 мг фуросемида (лазикса), при низком или нормальном АД - 30-60 мг преднизолона внутримышечно или внутривенно.
При артериальной гипертензии вводится ганглиоблокатор -пентамин 5% раствор 1-2 мл вместе с 10 мл изотонического раствора натрия хлорида внутривенно медленно или внутримышечно (положительное действие оказывает через 15-20 минут при внутримышечном введении, а при внутривенном - уже в момент введения). Более доступен для фельдшера эуфиллин - вводится 2,4% раствор 10 мл внутривенно (нормализует гемодинамику в малом круге кровообращения). Он особенно показан при наличии симптомов бронхоспазма.
Вместо ганглиоблокатора и эуфиллина фельдшер может использовать дибазол 0,5 % раствор 6-8 мл с 10 мл изотонического раствора натрия хлорида внутривенно медленно.
При тахикардии - 1 мл 0,025 % раствора строфантина вместе с 10 мл изотонического раствора натрия хлорида внутривенно медленно (на фоне инфаркта миокарда - не вводить.) Выбор лекарств при сердечной астме в зависимости от уровня АД.
На госпитальном периоде в ситуациях, когда нет необходимых лекарственных средств, показано наложение жгутов на конечности (чаше - на область ребер), что способствует исключению из циркуляции некоторого объема крови и разгрузке малого круга кровообращения. Каждые 10-15 минут жгуты снимаются и накладываются вновь после перерыва (жгуты накладываются на две конечности). Иногда приходится произвести кровопускание (300-400 мл). Уменьшению застоя крови в легких также способствует теплая горчичная ванна для ног (до верхней третей голеней). Венозные жгуты и кровопускание можно производить только при нормальном или повышенном АД.
При оказании неотложной помощи при приступе сердечной астмы у лиц с артериальной гипотонией, когда применение основных противоастматических средств противопоказано, пациентам назначают и вводят препараты, способствующие повышению АД и улучшению сократительной способности сердечной мышцы (кордиамин, кофеин, мезатон, преднизолон).
После ликвидации приступа сердечной астмы пациенты подлежат госпитализации машиной «скорой помощи» (желательно - специализированной) в реанимационное отделение кардиологического стационара.
Транспортировка проводится на носилках с возвышенным положением головного конца. При явлениях сопутствующего коллапса - горизонтальное положение. Во время транспортировки проводится постоянное наблюдение за пациентом и оказывается необходимая неотложная помощь.
Острая правожелудочковая недостаточность сердца . Острая правожелудочковая недостаточность чаще всего возникает при ТЭЛА, редко - при обширном инфаркте межжелудочковой перегородки с аневризмой, при спонтанном пневмотораксе, тотальной пневмонии, при астматическом статусе.
Способствующими факторами являются ожирение, полицитемия, возраст старше 50 лет и тромбофлебит различной локализации. Тромбы, образовавшиеся в нижней полой вене, ушке правого предсердия или правом предсердии, могут отрываться и заноситься в легочную артерию. В результате механической окклюзии и спазма сосудов МКК резко возрастает легочно-сосудистое сопротивление, ведущее к перегрузке правого желудочка и соответственно к острой его недостаточности. Вскоре присоединяется и левожелудочковая недостаточность, и тогда говорят о тотальной сердечной недостаточности.
Симптомы острой правожелудочковой недостаточности . Жалобы одышка, боли в правом подреберье, отеки.
Осмотр - цианоз, набухшие шейные вены, отеки ног. Пульс частый, слабого наполнения, нередко аритмичный. Границы сердца расширены вправо, тахикардия, систолический шум над мечевидным отростком, усиливающийся на вдохе за счет относительной недостаточности трехстворчатого клапана. Печень увеличена, болезненна, надавливание на печень вызывает набухание шейных вен (симптом Плеша), возможно развитие асцита.
Лабораторные данные обусловлены основным заболеванием.
Длительный постельный режим приводит к снижению эффективности функционирования сердечно-сосудистой системы, мышечной слабости, остеохондрозу, гипостатическим пневмониям, тромбоэмболическим осложнениям.
Инструментальные исследования . ЭКГ: увеличение амплитуды зубцов Р во II, III, V1- 2 (перегрузка правого предсердия), отклонение электрической оси сердца вправо.
Рентгенологическое исследование - данные основного заболевания.
УЗИ сердца - дилатация полостей правых отделов сердца. Измерение венозного давления - ЦВД резко повышается.
Неотложная помощь .
Лечение острой правожелудочковой недостаточности, обусловленной эмболией легочной артерии (ТЭЛА), предусматривает прежде всего введение гепарина (не менее 60 000-70 000 ЕД в сутки) внутривенно, кислородную терапию при помоши кислородной маски или носоглоточных катетеров,сердечных гликозидов.
Необходимы вызов реанимационной бригады «скорой помощи» и срочная транспортировка в специализированное лечебное учреждение.
Острая сосудистая недостаточность - нарушение периферического кровообращения, которое сопровождается нарушением кровоснабжения органов и тканей. Возникает это состояние в результате внезапного первичного уменьшения кровенаполняемости периферических сосудов и проявляется в виде обморока, коллапса, шока.
Обморок (синкоп ) — внезапное кратковременное нарушение сознания, вызванное гипоксией мозга, сопровождающееся ослаблением сердечной деятельности и дыхания и быстрым их восстановлением.
Выделяют несколько видов обмороков, что свидетельствует о многообразии причин их возникновения.
У пациентов, с синкопальными состояниями выделяют три периода: предобморочный, собственно обморок (синкоп) и послеобморочный.
Предобморочное состояние проявляется ощущением дурноты, потемнением в глазах, звоном в ушах, слабостью, головокружением, подташниванием, потливостью, бледностью кожи и обычно продолжается от нескольких секунд до 1 минуты.
Обморок проявляется потерей сознания, резким снижением мышечного тонуса, бледностью кожи, поверхностным дыханием. Продолжается обморок от нескольких секунд до 1 минуты. В исключительных случаях при относительно продолжительном прекращении мозгового кровотока развивается тонико-клонические судороги, наблюдается непроизвольное мочеиспускание.
Зрачки сужены (иногда - расширены), не реагируют на свет, отсутствует роговичный рефлекс. Пульс слабый, едва прощупывается, редкий. АД нормальное или снижено. Тоны сердца приглушены. Дыхание поверхностное, редкое. Иногда обморок затягивается до 10- 20 минут.
Послеобморочное состояние. После восстановления сознания постепенно кожа приобретает обычный цвет, улучшается наполнение пульса, исчезает брадикардия, нормализуется АД. Пациент не помнит о случившемся обмороке, обычно спрашивает, где он и что с ним произошло. У некоторых пациентов отмечается слабость, головная боль или тяжесть в голове.
Выделяют три основных группы синкопальных состояний: нейро-кардиогенные; кардиогенные; ангиогенные.
Как возникает сердечная недостаточность левожелудочковая?
Сердечную недостаточность левожелудочковую некоторые люди считают не такой уж тяжелой патологией. Связано такое ошибочное убеждение с тем, что на начальной стадии она способна протекать бессимптомно и давать о себе знать, когда человек испытывает значительные физические и эмоциональные нагрузки. Существуют группы риска, более всего предрасположенные к левожелудочковой сердечной недостаточности. Если человек перенес инфаркт, велика вероятность, что у него начнется сердечная левожелудочковая недостаточность.
Те, кто страдает аритмией, тоже находятся в группе риска. При миокардите сердце поражают воспалительные процессы, деструктивные изменения в тканях органа являются распространенной причиной левожелудочковой недостаточности. Если человек злоупотребляет алкогольными напитками, он должен быть готов к тому, что его сердце не будет нормально работать. Под влиянием веществ, содержащихся в алкоголе, в органе идет расширение полостей, где застаивается кровь. Поражения сердечного клапанного аппарата, стеноз, нарушенный системный кровоток – все это приводит к возникновению сердечной недостаточности.
Острая или хроническая форма недуга?
В современной медицине принято разграничивать две формы левожелудочковой недостаточности:
- острую;
- хроническую.
Проявление острого вида сердечной недостаточности несет с собой сердечную астму, отек легких, кардиогенный шок. Нарушается дыхание, и легкие постепенно наполняются водой. При этом состояние человека, когда он находится в горизонтальном положении, значительно ухудшается, потому что у него усиливается одышка. Симптомы приступа острой недостаточности могут напоминать собой простуду.
У людей, страдающих данным заболеванием, часто появляется кашель. Если возникает острая недостаточность, требуется срочная помощь врача и госпитализация пациента. Каждый пятый человек, кому не оказана своевременно помощь, умирает от острой формы заболевания в первые сутки с момента его появления.
Хроническая форма недуга развивается значительно медленнее. Первые ее признаки связаны с застоем крови, чей состав отличается низким содержанием кислорода. Параллельно начинаются и нарушения в кровоснабжении почек, появляются первые признаки почечной недостаточности, ведь функционирование парного органа тесно связано с сердечно-сосудистой системой.
 Отечность конечностей является одним из ведущих признаков сердечных и почечных патологий. При левожелудочковой недостаточности отечность развивается мгновенно и весьма специфически. Начинается она с голеностопного сустава и стоп.
Отечность конечностей является одним из ведущих признаков сердечных и почечных патологий. При левожелудочковой недостаточности отечность развивается мгновенно и весьма специфически. Начинается она с голеностопного сустава и стоп.
Постепенно отеки поднимаются выше, и в результате они уже наблюдаются в области живота. Патологии сопутствует появление симптомов печеночных заболеваний – болезненных, дискомфортных ощущений в правом подреберье. Связаны они с прогрессирующим полнокровием печени. Та значительно увеличивается в размерах, и боль возникает как результат давления на капсулу органа.
Скопление жидкости в брюшной полости способно достигать такого уровня, что признак сердечного заболевания становится визуально более заметен. У человека, страдающего левожелудочковой сердечной недостаточностью, живот напоминает лягушачий. В брюшине человека может скапливать до 15 литров воды. Жидкость в плевральной области тоже один из симптомов проблем с сердцем. Скоплению жидкости сопутствует нарушение функционирования органов дыхания. При этом наблюдаются симптомы задержки образования мочи и ее вывода из организма.
Стадии развития болезни
Современная медицина выделяет три стадии развития сердечной недостаточности:
- начальную;
- среднюю;
- терминальную.
 Каждая из них обладает своими специфическими симптомами. На начальной стадии у человека появляется небольшая одышка, на нее далеко не все люди обращают внимание, считая ее следствием физического перенапряжения. Учащенное сердцебиение не наблюдается, когда тело пребывает в состоянии покоя. Но при значительном повышении физической нагрузки появляется учащенное сердцебиение. Отечность и постоянная одышка (даже в состоянии покоя) являются симптомами второй стадии левожелудочковой сердечной недостаточности. На этой же стадии наблюдается цианоз. Третья стадия сердечной недостаточности считается необратимой. Связано это с тем, что процессы, происходящие в тканях организма, становится невозможно полностью остановить. Терапия левожелудочковой недостаточности на любой из ее стадий тесно связана с борьбой с причинами, спровоцировавшими заболевание. Их выявление на ранней стадии патологии дает наибольшее количество шансов спасти человеку жизнь.
Каждая из них обладает своими специфическими симптомами. На начальной стадии у человека появляется небольшая одышка, на нее далеко не все люди обращают внимание, считая ее следствием физического перенапряжения. Учащенное сердцебиение не наблюдается, когда тело пребывает в состоянии покоя. Но при значительном повышении физической нагрузки появляется учащенное сердцебиение. Отечность и постоянная одышка (даже в состоянии покоя) являются симптомами второй стадии левожелудочковой сердечной недостаточности. На этой же стадии наблюдается цианоз. Третья стадия сердечной недостаточности считается необратимой. Связано это с тем, что процессы, происходящие в тканях организма, становится невозможно полностью остановить. Терапия левожелудочковой недостаточности на любой из ее стадий тесно связана с борьбой с причинами, спровоцировавшими заболевание. Их выявление на ранней стадии патологии дает наибольшее количество шансов спасти человеку жизнь.
Что необходимо предпринять?
В терапии сердечной недостаточности применяется несколько групп лекарственных препаратов:
- диуретики;
- бета-блокаторы;
- ингибиторы АПФ;
- гликозиды;
- нитраты.
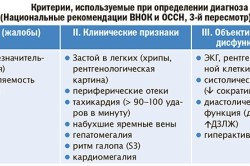 Диуретики выполняют одновременно две роли: их использование необходимо для улучшения работы почек и выведения из организма жидкости. Прием бета-блокаторов связан с необходимостью внесения корректив в работу сердечных мышц. Данные препараты уменьшают частоту сердечных сокращений, и нагрузка на мышцы внутреннего органа, соответственно, снижается. Ингибиторы необходимы для расширения сердечных полостей и стабилизации уровня артериального давления. Повышение фракции выброса происходит благодаря приему гликозидов. Они же являются жизненно необходимым медикаментом для пациентов, у кого сердечная недостаточность сопровождается аритмией. Нитраты необходимы для расширения сосудов внутреннего органа. Данную группу препаратов широко применяют для борьбы с острой сердечной недостаточностью.
Диуретики выполняют одновременно две роли: их использование необходимо для улучшения работы почек и выведения из организма жидкости. Прием бета-блокаторов связан с необходимостью внесения корректив в работу сердечных мышц. Данные препараты уменьшают частоту сердечных сокращений, и нагрузка на мышцы внутреннего органа, соответственно, снижается. Ингибиторы необходимы для расширения сердечных полостей и стабилизации уровня артериального давления. Повышение фракции выброса происходит благодаря приему гликозидов. Они же являются жизненно необходимым медикаментом для пациентов, у кого сердечная недостаточность сопровождается аритмией. Нитраты необходимы для расширения сосудов внутреннего органа. Данную группу препаратов широко применяют для борьбы с острой сердечной недостаточностью.
Шанс спасти жизнь есть
Если причиной недостаточности является коронарный инфаркт, главной задачей для врачей становится восстановление проходимости артерий. Одним из наиболее широко применяемых для ее реализации методов является стенирование, когда артерия расширяется за счет введения в тело пациента специальной пружины. При поражении сердечных клапанов применение сугубо медикаментозной терапии является малоэффективным – необходимо оперативное вмешательство и протезирование сердечных клапанов. Для осуществления данной процедуры современная медицина использует донорские органы или металлические протезы. Когда сердечную недостаточность сопровождает аритмия, при неэффективности медикаментозной терапии применяют радиочастотную абляцию. Не менее эффективным методом является прижигание очагов, провоцирующих аритмию. При кардиопатии ни один из перечисленных оперативных методов пациенту не в силах помочь. В подобных случаях единственным реальным шансом спасти жизнь человеку является пересадка сердца.
Непременным условием эффективности консервативного и оперативного лечения сердечной недостаточности является соблюдение диеты.
Пациенту необходимо постоянно следить за своим весом и не допускать появления лишних килограммов, ожирения. Ограниченное употребление соли, воды и жиров животного происхождения тоже непременное условие, как и отказ от крепких спиртных напитков, курения. Без физической нагрузки человеку нельзя, но и ее придется тоже строго регламентировать, однако выполнение специальных упражнений ЛФК поможет в борьбе против сердечной недостаточности.


