Внутриглазное давление значительно превышает давление тканевой жидкости и колеблется от 9 до 22 мм ртутного столба.
Внутриглазное давление у взрослых и детей в норме практически одинаково. Суточное колебание его составляет (также в норме) от 2 до 5 мл ртутного столба; оно обычно выше по утрам.
Разница внутриглазного давления обоих глаз в норме не превышает 4-5 мм ртутного столба. При суточных колебаниях более 5 мм ртутного столба и такой же разнице между глазами (например, утром - 24, а вечером - 18) необходимо заподозрить глаукому и обследовать пациента даже при глазном давлении в пределах нормы.
Постоянный уровень внутриглазного давления играет важную роль в обеспечении обменных процессов и нормальной функции глаза.
Внутриглазное давление расправляет все оболочки глаза, создает определенное натяжение, придает глазному яблоку сферическую форму и поддерживает ее, обеспечивает правильное функционирование оптической системы глаза, выполняет трофическую функцию (способствует питательным процессам).
Постоянство уровня давления поддерживается при помощи как активных, так и пассивных механизмов. Активная регуляция обеспечивается за счет образования водянистой влаги - процесс ее выделения контролируется гипоталамусом, то есть на уровне центральной нервной системы. В обычных условиях существует гидродинамическое равновесие, то есть поступление водянистой влаги в глаз и отток ее сбалансированы.
Итак, гидродинамическое равновесие в равной степени зависит от циркуляции водянистой влаги и от давления и скорости тока крови в сосудах ресничного тела.
Количество внутриглазной жидкости в раннем детском возрасте не больше 0,2 см3, однако по мере взросления оно растет и у взрослого человека составляет 0,45 см3. Резервуарами водянистой влаги являются передняя и (в меньшей степени) задняя камеры глаза.
Задняя камера, расположенная позади хрусталика, в нормальном положении сообщается с передней. При патологических процессах (например, при растущей в заднем отделе глаза опухоли, при глаукоме) может развиться прижатие хрусталика к задней поверхности радужной оболочки, так называемая бло
када зрачка. Это ведет к полному разобщению обеих камер и повышению внутриглазного давления.
Снижение секреции внутриглазной жидкости приводит к гипотонии глаза (внутриглазное давление - менее 7-8 мм рт. ст.)
Гипотония чаще всего наблюдается при травмах глаза, коматозных состояниях (диабетическая, почечная кома) и некоторых воспалительных болезнях глаз. Гипотония может вести к атрофическим процессам глазного яблока, вплоть до полной атрофии с потерей зрения.
Внутриглазная жидкость вырабатывается цилиарным телом и сразу попадает в заднюю камеру глаза, находящуюся между хрусталиком и радужкой, а через зрачок она выходит в переднюю камеру.
У места смыкания роговицы и радужки находится угол передней камеры. Камерный угол граничит непосредственно с дренажным аппаратом, т. е. шлеммо- вым каналом. В передней камере жидкость делает круговорот под влиянием температурных перепадов и уходит в угол передней камеры, а оттуда через пути оттока - в венозные сосуды.
Состояние камерного угла имеет большое значение в обмене внутриглазной жидкости и может играть важную роль в изменении внутриглазного давления при глаукоме, особенно вторичной.
Сопротивление движению жидкости по дренажной системе глаза примерно в 100 000 раз превышает сопротивление движению крови по всей сосудистой системе человека. Столь большое сопротивление оттоку жидкости из глаза при небольшой скорости ее образования обеспечивает необходимый уровень внутриглазного давления.
В 95 % случаев развитие глаукомы обусловлено затруднением оттока жидкости из глаза.
Анатомия оттока внутриглазной жидкости весьма сложна и требует отдельного пояснения; однако
именно нарушения в анатомических структурах угла передней камеры служат основой для возникновения и дальнейшего развития глаукомы.
Суммируя вышесказанное, можно сказать, что в основе патологического процесса, приводящего к возникновению глаукомы, лежит нарушение циркуляции внутриглазной жидкости, что ведет к повышению внутриглазного давления. В результате происходит гибель нервных волокон, как следствие - снижение зрения, а на конечной стадии утрата зрительной функции.
V.V. Strahov, A.Yu. Suslova, M.A. Buzykin
Yaroslavl State Medical Academy
Department of eye diseases.
To reveal the interaction of eye accommodation and hydrodynamic mechanisms in vivo, ultrasonic biomicroscopy of accommodation at rest (control), of medicamental tension of near accommodation (pilocarpine) and of far accommodation or dysaccommodation (dipivephrine) was carried out. The anterior chamber depth was investigated, the sizes and topographoanatomic correlations of the posterior chamber sections were studied, the supraciliary space manifestation degree was evaluated. The influence of different conditions of the accommodative apparatus on changing sizes of the anterior and posterior chambers and on the lumen width of the supraciliary space was revealed, this being the proof of close interdependence between the accommodation and hydrodynamics mechanisms.
Известно, что между аккомодацией и гидродинамикой глаза существует тесная взаимосвязь, имеющая непосредственное влияние на регуляцию офтальмотонуса. Более того, инволюционные состояния аккомодационного аппарата могут иметь отношение к патогенезу первичной глаукомы, поскольку развитие глаукомы часто по времени совпадает с появлением пресбиопии (А.П. Нестеров 1997, 1999 г). Однако до настоящего времени нет точных данных о механизмах этого взаимодействия.
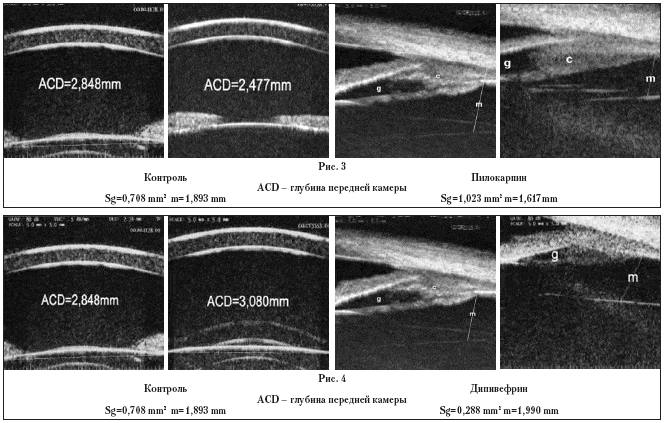
Для выявления взаимодействия этих важных физиологических процессов нами была предпринята попытка изучить функциональное состояние аккомодационного аппарата и гидродинамики глаза в покое аккомодации (контроль) и на медикаментозных моделях напряжения аккомодации вблизь (инстилляции раствора пилокарпина гидрохлорида 3%) и состояния дезаккомодации, то есть напряжения аккомодации вдаль (инстилляции раствора дипивефрина 0,1%). Исследование проводилось на группе добровольцев в возрасте 20-25 лет.
Работа аккомодационного аппарата и гидростатика глаза in vivo изучались с помощью ультразвуковой биомикроскопии (UBM). Исследование проводилось ультразвуковым биомикроскопом фирмы Humphrey, UBM System 840.
На ультразвуковой биомикроскопической картине in vivo хорошо просматриваются два разделенных между собой отдела задней камеры: презонулярное и орбикулярное пространства.
Следует отметить, что в процессе ультразвукового исследования переднего отрезка глаза существенно меняется представление о строении, объеме и топографо-анатомическом взаимоотношении отделов задней камеры (рис. 1).
Задняя камера всегда рассматривалась как пространство, ограниченное спереди задней поверхностью радужки и ресничным телом, а сзади - мембраной стекловидного тела. На ультразвуковой биомикроскопической картине in vivo хорошо просматриваются два разделенных между собой отдела задней камеры: презонулярное и орбикулярное пространства. Презонулярное пространство расположено между задней поверхностью радужки, передней порцией цинновой связки и ворсинчатой частью цилиарного тела. Орбикулярное пространство ограничено спереди передней порцией связки, с латеральной стороны - плоской частью цилиарного тела, а сзади и медиально - задней порцией цинновой связки, сращенной с пограничной мембраной стекловидного тела; причем объем орбикулярного пространства по данным UBM оказался значительно больше, чем считалось ранее, а само орбикулярное пространство - разделенным на два отдела экваториальной порцией цинновых связок.
В ходе данного исследования оказалась возможной оценка супрацилиарного пространства (СЦП), которое на ультразвуковой картине переднего отрезка глаза выглядит как щелевидное пространство между склерой и наружной поверхностью цилиарного тела. Следует отметить, что выраженность СЦП у разных людей оказалось неодинаковой: от хорошо визуализируемого широкого просвета с достаточно четкими границами до слабо определяемого эхогенно однородного пространства без четких границ, плохо отличимого от цилиарного тела (рис. 2).
В глазах с хорошо выраженным СЦП ширина его просвета составила в среднем 0,149 мм. Различная выраженность СЦП позволяет думать о неодинаковой роли увеосклерального пути оттока у разных людей.
Еще один интересный факт: ни на одной ультразвуковой картине переднего отрезка глаза мы не обнаружили просвет шлеммова канала. Этот факт, с одной стороны может указывать на недостаточную разрешающую способность ультразвукового микроскопа, однако морфологические параметры просвета шлеммова канала сопоставимы с параметрами просвета супрацилиарного пространства, которое визуализируется при UBM; а с другой стороны можно предполагать, что склеральный синус in vivo находится в сомкнутом состоянии.
В ходе исследования было установлено, что при медикаментозных изменениях напряжения аккомодации взаимоизменяются объемы орбикулярного и презонулярного отделов задней камеры, глубина передней камеры и ширина сурацилиарного пространства. При инстилляции раствора пилокарпина гидрохлорида 3% активируется парасимпатическая нервная система, что приводит к напряжению меридиональной порции цилиарной мышцы (рис. 3).
Вследствие этого передняя гиалоидная мембрана стекловидного тела, являющаяся одновременно заднемедиальной стенкой орбикулярного отдела, сдвигается вперед и к склере, а орбикулярное пространство частично замещается смещенным кпереди стекловидным телом. В результате существенно уменьшается высота просвета орбикулярного отдела, а, следовательно, и его объем. Просвет презонулярного пространства на ультразвуковой картине увеличивается по сравнению с контролем. При этом создается впечатление, что внутриглазная жидкость из орбикулярного пространства «выталкивается» в презонулярное. Кроме того, на медикаментозной модели напряжения аккомодации вблизь было зарегистрировано уменьшение глубины передней камеры по сравнению с контролем, а также сужение зрачка. Причем, сужение зрачка сопровождалось увеличением площади контакта задней поверхности радужки с передней поверхностью хрусталика. Это, по нашему мнению, затрудняет перемещение внутриглазной жидкости из презонулярного пространства задней камеры в переднюю, приводя к ее накоплению в презонулярном пространстве. Вместе с тем, факт смещения иридохрусталиковой диафрагмы вперед к роговице на высоте напряжения цилиарной мышцы можно рассматривать как дополнительную силу, перемещающую водянистую влагу из центральных отделов передней камеры к ее углу, то есть в направлении дренажной системы.
В состоянии дезаккомодации (после инстилляции раствора дипивефрина) ультразвуковая картина отделов задней камеры изменяется «до наоборот»: отмечается увеличение просвета орбикулярного пространства, уменьшение презонулярного пространства, а также увеличение глубины передней камеры по сравнению с контролем и расширение зрачка (рис. 4).
Следует отметить, что контакт радужки с передней поверхностью хрусталика при этом полностью не теряется, но площадь их соприкосновения становится значительно меньше. Создается впечатление, что радужка своим зрачковым краем как бы сползает по передней поверхности хрусталика. Уменьшение площади иридохрусталикового контакта при прочих равных условиях облегчает перемещение жидкости из презонулярного отдела в переднюю камеру (отмечается уменьшение просвета презонулярного пространства и увеличение глубины передней камеры), а орбикулярный отдел вновь заполняется внутриглазной жидкостью, и его объем увеличивается.
Таким образом, на основании проведенных исследований обнаруживается активный механизм перемещения внутриглазной жидкости в камерах глаза, напрямую связанный с аккомодацией. Картину этого взаимодействия по отношению к покою аккомодации, на наш взгляд, можно представить следующим образом: при напряжении цилиарной мышцы (аккомодации вблизь) уменьшается объем орбикулярного отдела, увеличивается объем презонулярного отдела и уменьшается объем передней камеры. Расслабление цилиарной мышцы (аккомодация вдаль), наоборот, сопровождается увеличением объема орбикулярного пространства, уменьшением объема презонулярного пространства и увеличением объема передней камеры, особенно, по отношению к состоянию напряжения аккомодации вблизь. Следовательно, постоянная смена напряжения аккомодации вдаль и вблизь, или флюктуация аккомодации, обеспечивает активный компонент перемещения жидкости по камерам глаза в направлении от орбикулярного пространства до угла передней камеры.
Необходимо отметить, что объемные изменения задней и передней камер сопровождаются изменением просвета супрацилиарного пространства. Это указывает на наличие активной регуляции увеосклерального оттока в зависимости от тонуса цилиарной мышцы в разные фазы аккомодации. На медикаментозной модели напряжения аккомодации вблизь было отмечено существенное сужение, а в некоторых случаях и «смыкание» супрацилиарного пространства, что свидетельствует об уменьшении оттока по увеосклеральному пути. При дезаккомодации, наоборот, регистрируется расширение просвета СЦП, а, следовательно, имеет место увеличение оттока по этому пути.
Кроме ультразвуковой верификации особенностей движения внутриглазной жидкости из задней камеры в переднюю в различные фазы аккомодации, смоделированные медикаментозно с помощью пилокарпина и дипивефрина, нами были проведены исследования конечного звена классического пути оттока - водяных вен. Водяные вены, как известно, относятся к так называемым коллекторным канальцам, связывающим просвет шлеммова канала с эписклеральным венозным сплетением. Данные выпускники хорошо видны при биомикроскопии: они выходят на поверхность склеры у лимба и направляются кзади (к экватору), где впадают в воспринимающие их эписклеральные вены. Мы проводили биомикроскопию водяных вен, предъявляя глазу обследуемого попеременно два стимула: сначала пациенту было предложено фиксировать взгляд на красной диодной лампочке, находящейся на расстоянии 10 см от глаза, а затем, не меняя направления взора, смотреть на далеко расположенный объект. По нашему мнению, при фиксации глазом диодной лампочки активируется процесс аккомодации вблизь, о чем косвенно свидетельствует сужение зрачка (доказательством того, что пациент смотрит на диод, служило появление красного точечного рефлекса в центре зрачка). При фиксации далеко расположенного объекта стимулируется аккомодация вдаль (дезаккомодация), о чем косвенно можно судить по расширению зрачка в этот момент. В ходе наших наблюдений было установлено, что при напряжении аккомодации вблизь водяные вены полностью заполняются бесцветной внутриглазной жидкостью, а при переводе взгляда вдаль, то есть при дезаккомодации, столбик прозрачной жидкости становится уже, и в просвете вены появляется кровь (рис. 5).
Наблюдение за конечным звеном оттока жидкости по дренажной системе глаза «в реальном режиме» свидетельствует об увеличении оттока водянистой влаги через трабекулу и шлеммов канал при напряжении аккомодации вблизь и его уменьшении при дезаккомодации.
Таким образом, совокупность данных, полученных в результате ультразвукового и биомикроскопического исследований переднего отрезка глаза, позволяет думать о наличии активной регуляции участия классического и увеосклерального путей в суммарном оттоке внутриглазной жидкости. Напряжение аккомодации вблизь сопровождается увеличением оттока водянистой влаги через трабекулу и шлеммов канал и уменьшением оттока по увеосклеральному пути. При дезаккомодации, наоборот, уменьшение оттока жидкости по дренажной системе компенсируется увеличением оттока по увеосклеральному пути.
Мы продолжаем наши исследования по изучению взаимосвязи гидродинамики и аккомодации глаза, а также пытаемся найти дополнительные признаки и симптомы, которые в совокупности с данными UBM позволили бы оценивать выраженность того или иного пути оттока у каждого пациента. Полученные данные помогают лучше понять патогенез первичной глаукомы и более прицельно воздействовать на патогенетические звенья при назначении медикаментозного и проведении хирургического лечения этой патологии.


Литература
1. Нестеров А.П., Хадикова Э.В.//Вестник офтальмологии. - 1997. - №4. - С. 12 - 14.
2. Нестеров А.П., Банин В.В., Симонова С.В.//Вестник офтальмологии. - 1999. - № 2. - С. 13 - 15.
Глаукомы, этиология, классификация, диагностика, клиника, консервативное (офтальмогипотензивные препараты) и оперативное лечение, профилактика. Дифференциальная диагностика. Врожденная глаукома, классификациия, клиника, лечение. Методика тонометрии
1.Актуальность
Термин «глаукома» изначально происходит от древнегреческого слова glaucos, означающего «серо-синий». К сожалению, нам точно неизвестно почему и когда впервые появилось это название, но можно предположить оно описывает цвет слепого от глаукомы глаза.
Глаукома относится к хроническим заболевания глаза. Ее основной симптомокомплекс характеризуется повышением внутриглазного давления (ВГД), глаукоматозной оптической нейропатией (ГОН) и прогрессирующим ухудшением зрительных функций глаза. Ежегодно вновь заболевает глаукомой 1 из 1000 человек в возрасте старше 40 лет. Пораженность населения в этой возрастной группе составляет 1,5%. Несмотря на прогресс в методах лечения, глаукома остается одной из главных причин снижения зрения и необратимой слепоты. В России 14-15% слепых потеряли зрение о глаукомы при общем количестве больных, превышающем 750 тысяч человек.
По данным многих исследователей распространенность глаукомы растет с каждым годом. Если в 1997 году в России она составляла 698 тысяч, то в 2009 уже 1205 тысяч человек. Из них 60% имеют продвинутые стадии, 70 тысяч больных слепые от глаукомы. По прогнозу на 2020 год количество больных глаукомой в мире составит 80 миллионов человек, из них слепых на 2 глаза 11 миллионов. В мире каждую минуту от глаукомы слепнет 1 человек, а каждые 10 минут 1 ребенок.
Глаукома относится к разряду хронически текущих неизлечимых заболеваний. Факт установления диагноза глаукомы определяет пожизненную диспансеризацию этой группы больных. Наблюдение и лечение проводится и даже после удачно проведенных гипотензивных операций или нормализации ВГД другими способами.
Повышенный уровень офтальмотонуса является одним из ведущих, но далеко не единственным фактором риска прогрессирования глаукомного процесса. Поэтому факт снижения ВГД ни в коем случае не должен усыплять бдительность лечащего врача. Основными критериями при наблюдении в этом случае будут состояние головки зрительного нерва (наблюдение за динамикой величины и формы экскавации), а также изменения центрального и периферического полей зрения.
Глаукома – хроническое заболевание глаз, сопровождающееся тирадой признаков:
Постоянным или периодическим повышением ВГД;
Характерными изменениями поля зрения;
Краевой экскавацией зрительного нерва.
Гидродинамика глаза
Внутриглазная жидкость (1,5 – 4 мм³/мин) непрерывно вырабатывается эпителием отростков цилиарного тела и в меньшем количестве в процессе ультрафильтрации из капиллярной сети. Влага сначала поступает в заднюю камеру глаза, объем которой составляет около 80 мм³, а затем через зрачок переходит в переднюю камеру (объем 150 – 250 мм³), которая служит ее основным резервуаром.
Отток водянистой влаги (ВВ) осуществляется через дренажную систему глаза, которая расположена в углу передней камеры глаза, образованном роговицей и радужкой.
Дренажная система глаза состоит из трабекулярного аппарата, склерального синуса (шлеммов канал) и коллекторных канальцев, впадающих в склеральные вены. В вершине угла передней камеры расположен трабекулярный аппарат, который представляет собой кольцевидную перекладину, переброшенную через вершину угла. Трабекула имеет слоистое строение. Каждый слой (всего их 10-15) представляет собой пластинку, состоящую из коллагеновых фибрилл и эластических волокон, покрытую с обеих сторон базальной мембраной и эндотелием. В пластинах имеются отверстия, а между пластинами – щели, заполненные водянистой влагой. На вершине угла располагается юкстаканаликулярный слой, отделяющий трабекулярный аппарат от шлеммова канала. Он состоит из 2-3 слоев фиброцитов и рыхлой волокнистой ткани и оказывает наибольшее сопротивление отттоку внутриглазной жидкости из глаза. Наружная поверхность юкстаканаликулярного слоя покрыта эндотелием, содержащим «гигантские» вакуоли, которые являются динамическими внутриклеточными канальцами, по которым внутриглазная жидкость переходит из трабекулярного аппарата в шлеммов канал.
Рисунок 1. Водянистая влага оттекает через трабекулярную сеть в шлеммов канал.
Шлеммов канал (склеральный синус) представляет собой циркулярную щель, выстланную эндотелием и расположенную в задненаружной части угла передней камеры. От передней камеры он отделен трабекулой, кнаружи от канала расположены склера и эписклера с венозными и артериальными сосудами. Водянистая влага оттекает из шлеммова канала по 20-30 коллекторным канальцам в эписклеральные вены (вены-реципиенты).

Рисунок 2. Угол передней камеры: а – трабекулярный аппарат, б – шлеммов канал, в – коллекторы водянистой влаги.
Патогенез открытоугольной глаукомы Патогенез глаукомы включает в себя три основных патофизиологических механизма: гидромеханический, гемоциркуляторный и метаболический.
Первый из них начинается с ухудшения оттока внутриглазной жидкости и повышения ВГД.
Гидромеханический механизм подразумевает нарушение гидродинамики глаза с последующим повышением офтальмотонуса, которое обуславливает снижение перфузионного артериального давления, а также деформацию двух относительно слабых структур – трабекулярной диафрагмы в дренажной системе глаза и решетчатой пластинки склеры.
Смещение кнаружи трабекулярной диафрагмы приводит к дальнейшему ухудшение оттока внутриглазной жидкости из-за блокады склерального синуса, а решетчатой пластинки склеры к ущемлению волокон зрительного нерва в канальцах решетчатой пластинки.
Гемоциркуляторные нарушения можно разделить на первичные и вторичные. Первичные предшествуют повышению ВГД, вторичные – возникают в результате действия на гемодинамику глаза повышенного ВГД.
Среди причин возникновения метаболических сдвигов выделяют гемоциркуляторные нарушения, ведущие к ишемии и гипоксии. Отрицательное влияние на метаболизм дренажной системы глаза оказывает возрастное снижение активности цилиарной мышцы, сосудистая сеть которой участвует в питании бессосудистой трабекулярной диафрагмы.
Классификация глаукомы
Наиболее востребованными с практической точки зрения классификационными признаками глаукомы являются следующие.
По происхождению : первичная и вторичная глаукома.
При первичной глаукоме патологические процессы имеют строго интраокулярную локализацию – возникают в углу передней камеры, дренажной системе глаза или в головке зрительного нерва. Предшествуют проявлению клинических симптомов и представляют собой начальный этап патогенетического механизма глаукомы.
При вторичной глаукоме причиной заболевания могут быть как интра-, так и экстраокулярные нарушения. Вторичная глаукома является побочным и необязательным последствием других болезней (например, увеита, сосудистых катастроф, сахарного диабета, отслойки сетчатки, внутриглазных опухолей, травмы, неправильного положения хрусталика или изменения его структуры).
По механизму повышения ВГД: открытоугольная и закрытоугольная.

Рисунок 3. Угол передней камеры при открытоугольной глаукоме (слева) и закрытоугольной глаукоме синехиями (справа).
Открытоугольная глаукома характеризуется прогрессирование патологической триады при наличии открытого угла передней камеры.
Эта группа включает в себя следующие нозологические формы.
Простая первичная открытоугольная глаукома (ПОУГ) возникает в возрасте старше 35 лет, патогенетический механизм развития – трабекулопатия и функциональный трабекулярный блок (блокада склерального синуса), повышение ВГД, изменения в ДЗН, сетчатке, зрительных функциях, характерные для глаукомы.
Эксфолиативная открытоугольная глаукома (ЭОУГ) связана с (псевдо)эксфолиативным синдромом, развивается в пожилом или старческом возрасте, характеризуется отложением эксфолиативного материала в переднем сегменте глаза, трабекулопатией, каналикулярным блоком, повышением ВГД, глаукомными изменениями в ДЗН, сетчатке и состоянии зрительных функций.
Пигментная глаукома (ПГ) развивается в молодом и среднем возрасте у лиц с синдромом пигментной дисперсии, нередко сочетается с простой формой ПОУГ, возможна спонтанная стабилизация глаукомного процесса.
Глаукома с нормальным давлением (ГНД) возникает в возрасте старше 35лет, ВГД находится в пределах нормальных значений, но снижен уровень индивидуального толерантного ВГД. Изменения в ДЗН, сетчатке и зрительных функциях, характерные для глаукомы. Заболевание часто сочетается с сосудистой дисфункцией. В большинстве случаев заболевание можно рассматривать как вариант ПОУГ с крайне низкой толерантностью зрительного нерва даже к нормальному уровню офтальмотонуса.
Диссертант: Нестеров А. П.
Тема: Гидродинамика глаза и методы её изучения
Год : 1963
Город: Одесса
Научный консультант: не указан
Цель: разработка новых моделей приборов, отвечающих современным требованиям изучения и усовершенствования физических методов исследования гидродинамики глаза; изучение особенностей динамики камерной влаги в норме и пато-логии.
Выводы:
1. Двухканальный электронный тонограф является наиболее универсальным из всех существующих в настоящее время приборов аналогичного назначения. Тонограф имеет 4 датчика, с помощью которых можно проводить клинические, так и экспериментальные исследования по гидродинамике глаза.
2. Максимальная случайная погрешность эластонометра Филатова-Кальфа при определении диаметра площадки сплющивания составляет ±0.15 мм при двухкратном измерении. Максимальная погрешность высокочастотного тонографа - 0.45 единиц Шнотца.
3. Проведена экспериментальная калибровка тонометра Маклакова весом 5 г. По данным опытов составлена калибровочная таблица, свободная от систематической погрешности.
4. Для характеристики эластических свойств глаза можно использовать ЭП по С.Ф. Кальфа, так и КР по Фриденвальду. В здоровых глазах ЭП (эластонометр Филатова-Кальфа) варьирует от 6 до 14 мм ртути, средний коэффициент ригидности - 0.02. При первичной глаукоме отмечается заметное увеличение колеблемости ЭП и КР.
5. Экспериментально показано, что при умеренной компрессии глаза кровонаполнение внутриглазных сосудов существен-но не изменяется, а скорость кровотока уменьшается. Данные клинических и экспериментальных исследований свидетельствуют в пользу существования сосудистого рефлекса, регули-рующего кровонаполнение сосудов глаза
6. В процессе тонографии не происходит существенных гемодинамических сдвигов. На результаты тонографии не оказывают заметного влияния ползучесть склеры, длительность исследования и в определенных пределах вес, используемого тонографа. Значение КО, полученные на одном и том же глазу с помощью перфузии и тонографии, существенно не отличаются друг от друга.
7. Средняя величина внутриглазного давления у здоровых лиц в горизонтальном положении (710 глаз) равна 16.5±0.1 мм ртути. Минимальная вероятная величина в. д. - 9.7 мм, максимальная - 23.3. Среднее нормальное значение КО (442 глаза) - 0.310±0.004 мм³ /мин на 1 мм ртути, границы нормы от 0.15 до 0.55. Скорость продукции влаги у здоровых лиц (442 глаза) составляет 2.0±0.05 мм³ /мин. Средняя величина критерия Беккера, полученная на здоровых лицах, равна 55.7±0.9, максимальное вероятное значение критерия - 100. Прирост объема глаза за 15 минут при компрессии передних путей оттока по методу Розенгрена (64 глаза) варьирует от 5.1 до 20.3 мм³ и составляет в среднем 11.6±0.4 мм³ .
8. Непосредственной причиной повышения в. д. при вторичной, детской и юношеской глаукоме является рост сопротивления оттоку камерной влаги из глаза. При первичной простой глаукоме отмечается прогрессирующее уменьшение КО. Гидродинамические показатели в начальной стадии застойной глаукомы чрезвычайно изменчивы. Резкое уменьшение КО во время приступа сменяется восстановлением его в той или иной степени в межприступном периоде. Если КО уменьшается до некоторого критического уровня (около 0.10), то развивается острый приступ глаукомы.
9. Спонтанная компенсация при простой глаукоме развивается за счет уменьшения секреции водянистой влаги. Стойкость компенсации зависит от величины КО, а также от активности гомеостатических механизмов. Значения КО от 0.18 до 0.10 типичны для глаз с неустойчивой компенсацией. Если величина КО меньше 0.10, то, как правило, в. д. стойко повышается. При застойной глаукоме компенсация может наступить как в результате снижения секреции камерной влаги, так и вследствие повышения КО.
10. У лиц со старческой катарактой отмечается уменьшение продукции водянистой влаги в среднем на ¼-⅓часть. Гидродинамика глаза при воспалительных заболеваниях сосудистого тракта, отслойке сетчатки и внутриглазных опухолях характеризуется тенденцией к росту сопротивления оттоку влаги, с одной стороны, и уменьшением МОВ, с другой. Величина в. д. зависит от преобладания той или иной из этих тенденций.
11. В нормальных глазах межу КО и МОВ имеется определенная зависимость, которая исчезает при компенсированной глаукоме и вновь восстанавливается у лиц со стойким нарушением компенсации. Корреляцию между КО и МОВ можно объяснить деятельностью системы, регулирующей в. д. Исчезновение корреляции при компенсированной глаукоме, по-видимому, связано с предельным напряжением регуляторных механизмов.
12. Как в здоровых, так и в глаукоматозных глазах, максимальная скорость продукции влаги отмечается утром, в течение дня МОВ постепенно уменьшается и достигает минимума ночью. КО также имеет минимум ночью, затем постепенно повышается и достигает максимума вечером.
13. После инстилляции 1 % раствора пилокарпина КО повышается в среднем на 0.06 мм³ /мин. на 1 мм ртути. Фонурит (внутрь 0.5 г) уменьшает продукцию влаги примерно на 50%. Одновременно в здоровых глазах несколько уменьшается КО. Адреналин (0.1%) при местном применении у лиц с простой глаукомой уменьшает секрецию влаги в среднем на 21%.
14. Иридэктомия предупреждает развитие повторных приступов глаукомы. Механизм действия ириденклейза заключается в значительном (в среднем на 5.5 раза) повышении КО. Скорость секреции камерной влаги существенно не меняется. Фистулизирующая иридэктомия по Шайи уменьшает секрецию камерной влаги и облегчает её отток. Последний эффект выражен заметно слабее, чем при ириденклейзе. Ангиоднатермия по Охаши вызывает стойкое уменьшение продукции камерной влаги. Эта операция недостаточно эффективна в тех случаях, где КО ниже 0.10.
15. Амплитуда глазного пульса колеблется от 0.2 до 3.5 мм ртути. Пульсовая разность давления увеличивается с ростом офтальмотонуса, но пульсовой объем не зависит от уровня в. д. и равен в среднем 1.5±0.2 мм ртути
ГИДРОДИНАМИКА ГЛАЗА И МЕТОДЫ ЕЕ ИССЛЕДОВАНИЯ
Гидродинамика глаза (циркуляция водянистой влаги) играет важную роль в создании оптимальных условий для функционирования органа зрения. Нарушение гидродинамики глаза вызывает повышение или понижение внутриглазного давления, что губительно сказывается на зрительных функциях и может повлечь за собой грубые анатомические изменения глазного яблока.
Внутриглазное давление (ВГД) - давление, оказываемое содержимым глазного яблока на стенки глаза. Величина ВГД зависит от ригидности (упругости) оболочек, объема водянистой влаги и от кровенаполнения внутриглазных сосудов. ВГД (офтальмотонус) имеет максимальную величину в ранние утренние часы, снижается вечером и достигает минимума ночью. Относительное постоянство величины ВГД у здоровых лиц обусловлено правильным взаимоотношением продукции и оттока внутриглазной жидкости.
Внутриглазная жидкость вырабатывается отростками цилиарного тела, поступает в заднюю камеру, через зрачок переливается в переднюю камеру, затем через дренажную систему в углу передней камеры оттекает наружу в эписклеральные сосуды.
Второй путь оттока - увеосклеральный - из угла передней камеры в супрахориоидальное пространство, затем наружу через склеру.
Исследование внутриглазного давления проводится ориентировочным и тонометрическим методами.
При ориентировочном методе внутриглазное давление определяют пальпаторно через закрытые веки. Исследующий указательными пальцами обеих рук прикасается к верхнему веку пациента выше хряща и слегка надавливает на глаз попеременно каждым пальцем. Эти толчки подушечками пальцев дают ощущение упругости глазного яблока, что зависит от плотности глаза - ВГД; чем оно выше, тем глаз плотнее.
Для точного измерения офтальмотонуса пользуются специальными приборами - тонометрами. В ряде стран и в нашей стране используют отечественный тонометр Маклакова, устроенный на принципе сплющивания роговой оболочки. Измерение ВГД называют тонометрией (рис. 12-1). Для этого на глаз накладывают груз - полый металлический цилиндр высотой 4 см и массой 10 г. Основания цилиндра расширены и снабжены площадками диаметром 1 см из молочно-белого фарфора. В наборе есть также ручкадержалка, с помощью которой при измерении ВГД удерживают цилиндр в вертикальном положении, и подушечка для краски, которой окрашивают площадки тонометра перед измерением ВГД.
ВГД измеряют после инстилляционной анестезии роговой оболочки 0,5-1% раствором тетракаина (дикаином) или 0,4% раствором оксибупрокаина (инокаином) либо 2% раствором лидокаина. После наступления поверхностной анестезии раскрывают глазную щель, придерживая верхнее и нижнее веки большим и указательным пальцами левой руки. Если больной сильно сжимает веки, для разведения век целесообразно использовать векорасширитель. Больной должен смотреть прямо вверх, чтобы центр роговицы находился в середине раскрытой глазной щели. Правой рукой за ручку-держалку тонометр (цилиндр) осторожно вертикально опускают на центр роговицы исследуемого глаза на 1 с и снимают. Затем тонометр переворачивают и устанавливают на роговицу второй площадкой. В результате давления тонометра на глаз роговица сплющивается. Предварительно нанесенная на площадки тонометра краска (колларгол с глицерином) остается на роговице в области сплющивания. Соответственно этому на площадках тонометра получается светлое пятно с четкими краями, которое отпечатывают на бумагу, слегка смоченную спиртом. Диаметры кружков сплющивания на бумаге измеряют с точностью до 0,1 мм при помощи специальной прозрачной линейки-измерителя Поляка.
Рис. 12-1. Тонометрия по Маклакову (а), сплющивание роговицы при тонометрии (б), определение внутриглазного давления по отпечатку тонометра (в)
Нормальные границы ВГД, измеренного тонометром Маклакова (массой 10 г), у здоровых людей составляют 16-25 мм рт.ст. ВГД обычно одинаково в обоих глазах, иногда может быть разница в 1-2 мм рт.ст. У детей грудного и раннего возраста ВГД измеряют под наркозом. ВГД подвержено суточным колебаниям в пределах
±4 мм рт.ст., обычно оно выше утром и в 11-12 ч дня, а после 16 ч несколько понижается.
В настоящее время имеются бесконтактные воздушные тонометры, позволяющие определить примерный уровень ВГД без прикосновения к глазу. Исследование проводят с помощью дозированной воздушной струи, направляемой на передний отрезок глаза.
ГЛАУКОМА
Глаукома - это группа заболеваний глаз с постоянным или периодическим повышением ВГД с последующим развитием дефектов поля зрения, атрофией зрительного нерва и снижением центрального зрения. В России насчитывается 1 млн 25 тыс. больных глаукомой. 30% инвалидов по зрению потеряли его от глаукомы. Различают три основных типа глаукомы: врожденную, первичную и вторичную.
ВРОЖДЕННАЯ ГЛАУКОМА
Врожденная глаукома является следствием неправильного развития дренажной системы глаза, инфекционных заболеваний матери в период беременности, облучения беременной при рентгенодиагностике, авитаминозов, эндокринных расстройств, алкоголя. В возникновении врожденной глаукомы играют роль и наследственные факторы.
В 90% случаев эту патологию можно диагностировать уже в родильном доме, но она может проявить себя и позже - в возрасте 3-10 лет (инфантильная врожденная глаукома) и 11-35 лет (ювенильная врожденная глаукома).
Кардинальные признаки врожденной глаукомы:
Увеличение диаметра роговой оболочки на 2 мм и более;
Отек роговицы;
Расширение зрачка на 2 мм и более;
Замедление реакции зрачка на свет;
Атрофия диска зрительного нерва;
Снижение остроты зрения, сужение поля зрения;
Высокое ВГД;
Буфтальм («бычий глаз») - увеличение глазного яблока. Лечение врожденной глаукомы хирургическое, немедленное.
Операцию нужно производить как можно раньше, фактически сразу же после установления диагноза.
ПЕРВИЧНАЯ ГЛАУКОМА
Первичная глаукома - одна из самых частых причин необратимой слепоты.
Этиология и патогенез. Глаукома - мультифакториальное заболевание.
Факторы риска:
Наследственность;
Эндокринная патология (гипер- и гипофункция щитовидной железы, болезнь Иценко-Кушинга, сахарный диабет);
Гемодинамические нарушения (гипертоническая болезнь, гипотоническая болезнь, атеросклероз);
Обменные нарушения (нарушения холестеринового обмена, обмена липидов и др.);
Анатомический фактор (строение угла передней камеры, близорукость);
Возраст.
Классификация первичной глаукомы проводится по форме и стадии заболевания (степени развития патологического процесса), степени компенсации ВГД и динамике зрительных функций.
Формы глаукомы. Форма глаукомы зависит от строения угла передней камеры. Угол передней камеры определяют при гониоскопии - исследовании угла передней камеры глаза с помощью линзы, называемой гониоскопом, и щелевой лампы.
В зависимости от строения угла передней камеры первичную глаукому делят на открытоугольную и закрытоугольную.
При открытоугольной глаукоме видны все или почти все структуры угла передней камеры.
При закрытоугольной глаукоме корень радужки частично или полностью прикрывает фильтрующую зону угла - трабекулу.
Патогенез открытоугольной глаукомы связан с ухудшением оттока жидкости по дренажной системе глаза из-за дистрофических и дегенеративных изменений.
Клиническая картина открытоугольной глаукомы. В большинстве случаев открытоугольная глаукома развивается незаметно для пациента, он обращается к врачу уже с понижением зрения. Иногда больные жалуются на чувство полноты в глазу, периодические боли в глазу, головную боль, боли в области надбровья, мерцание перед глазами. Одними из ранних признаков, заставляющих заподозрить глаукому, являются повышенная утомляемость глаз при работе на близком расстоянии и необходимость частой смены очков.
При осмотре видны трофические изменения радужной оболочки: сегментарная атрофия радужки, нарушение целости пигментной каймы вокруг зрачка, распыление вокруг зрачка и на передней капсуле хрусталика псевдоэксфолиаций - серовато-белых чешуек. Через несколько лет после начала заболевания развивается атрофия зрительного нерва.
Патогенез закрытоугольной глаукомы связан с блокадой (закрытием) угла передней камеры глаза корнем радужки. К блокаде угла передней камеры приводят: анатомическая особенность (малые размеры глазного яблока, большой хрусталик), возрастные изменения хрусталика (постепенное его набухание), нарушения, возникающие под воздействием функциональных факторов (расширение зрачка, увеличение кровенаполнения сосудистой оболочки глаза). В результате перечисленных факторов радужка плотно прилежит к передней поверхности хрусталика, что затрудняет движение жидкости из задней камеры в переднюю. Это приводит к повышению давления в задней камере глаза и выпячиванию радужки кпереди. Радужная оболочка закрывает угол передней камеры, и ВГД повышается.
Клиническая картина закрытоугольной глаукомы. При закрытоугольной глаукоме больные жалуются на ломящие боли в глазу с иррадиацией в соответствующую половину головы, чувство тяжести в глазах. Для этой формы глаукомы характерно периодическое затуманивание зрения, чаще по утрам, сразу после сна, и появление радужных кругов при взгляде на источник света.
Иногда закрытоугольная глаукома начинается с острого или подострого приступа. Острый приступ глаукомы может возникнуть под влиянием эмоциональных факторов, при длительном пребывании в темноте, при медикаментозном расширении зрачка. При остром приступе глаукомы больные жалуются на сильные ломящие боли в глазу, но больше вокруг глаза, по ходу разветвления тройничного нерва (висок, лоб, челюсти, зубы), головную боль, затуманивание зрения, появление радужных кругов при взгляде на источник света. При осмотре отмечаются застойная инъекция сосудов глазного яблока, роговица отечная, зрачок расширен, ВГД повышено до 50-60 мм рт.ст.
Острый приступ глаукомы необходимо дифференцировать с острым иридоциклитом (табл. 1).
Таблица 1. Дифференциально-диагностические признаки острого приступа глаукомы и острого иридоциклита
Стадии глаукомы: начальная (I), развитая (II), далекозашедшая (III), терминальная (IV).
Стадии глаукомы определяются по состоянию поля зрения и диска зрительного нерва.
При начальной стадии периферические границы поля зрения нормальные, изменений диска зрительного нерва нет или может быть расширена экскавация диска зрительного нерва.
Рис. 12-2. Глаукомная оптическая нейропатия (экскавация зрительного нерва)
При развитой стадии имеются стойкое сужение периферических границ поля зрения более чем на 10° и изменения диска зрительного нерва (краевая экскавация диска зрительного нерва с перегибом сосудов; рис. 12-2).
При далекозашедшей стадии появляется сужение периферических границ с носовой стороны или концентрическое сужение более чем на 15° от точки фиксации. Имеется глаукоматозная атрофия диска зрительного нерва.
В терминальной стадии определить границы поля зрения не удается. Острота зрения падает до светоощущения с неправильной проекцией или имеется полная потеря зрительных функций (слепота). Экскавация диска зрительного нерва становится тотальной.
Классификация глаукомы по ВГД:
а - глаукома с нормальным ВГД (не выше 26 мм рт.ст.);
b - глаукома с умеренно повышенным ВГД (27-32 мм рт.ст.);
с - глаукома с высоким ВГД (выше 32 мм рт.ст.).
Динамика зрительных функций (показателей периферического и центрального зрения) определяет степень стабилизации патологического процесса. Если поле зрения длительно (6 мес и более) не изменяется, то можно говорить о стабилизации зрительных функций. Сужение границ поля зрения, увеличение экскавации диска зрительного нерва указывают на нестабилизированную динамику зрительных функций.
Лечение глаукомы призвано предотвратить или остановить падение зрительных функций. Для этого необходима в первую очередь стойкая нормализация ВГД.
В лечении глаукомы следует выделить три основных направления: медикаментозну терапию, лазерное и хирургическое лечение.
Медикаментозное лечение складывается из гипотензивной терапии, лечения, направленного на улучшение кровообращения и обменных процессов в тканях глаза, рационального питания и оздоровления условий жизни.
Гипотензивная терапия. Лечение начинают с назначения одного гипотензивного лекарственного препарата.
Препараты первого ряда для лечения глаукомы:
- аналоги простагландинов F2а - улучшают увеосклеральный путь оттока водянистой влаги. Латанопрост (ксалатан 0,005%), травопрост (траватан 0,004%) назначают 1 раз в сутки на ночь, они хорошо сочетаются с β-адреноблокаторами. Через 3 мес после начала лечения возможно усиление пигментации радужной оболочки;
- β 12 -адреноблокаторы (0,25% или 0,5% раствор тимолола малеата), синонимы: офтан-тимолол, окумед, арутимол. Угнетают секрецию водянистой влаги. Закапывают в больной глаз по 1 капле 1-2 раза в сутки;
- холиномиметики прямого холинергического действия (миотики) - 1% раствор пилокарпина гидрохлорида назначают 1-4 раза в сутки. Миотики вызывают сужение зрачка и улучшают отток внутриглазной жидкости, так как радужка оттягивается от угла передней камеры, закрытые отделы угла открываются, и ВГД понижается.
Остальные офтальмогипотензивные средства относятся к препаратам второго ряда. Их назначают при непереносимости или недостаточной эффективности препаратов первого ряда.
Лекарственные средства второго ряда угнетают продукцию внутриглазной жидкости:
- β-адреноблокаторы - 0,5% раствор бетаксолола гидрохлорида (бетоптик и бетоптик С 0,25% суспензия). Закапывают в больной глаз по 1 капле 2 раза в день;
- α- и β- адреноблокаторы - 1-2% раствор бутиламиногидроксипропоксифеноксиметил метилоксадиазол (проксодолол). Применяют 2-3 раза в день;
- ингибиторы карбоангидразы 1 местного применения: бринзоламид гидрохлорид (азопт 1%), дорзоламид гидрохлорид (трусопт 2%). Назначаются 2 раза в сутки. Хорошо сочетаются со всеми антиглаукоматозными препаратами, усиливая их гипотензивный эффект;
- симпатомиметики: 0,125-0,25-0,5% раствор клонидина (клофелин). Закапывают в конъюнктивальный мешок по 1 капле 2-4 раза в день.
Комбинированные препараты содержат по два гипотензивных препарата разных групп. Фотил - комбинация 2% раствора пилокарпина и 0,5% раствора тимолола малеата; фотил-форте - комбинация 4% раствора пилокарпина и 0,5% раствора тимолола малеата.
1 Карбоангидраза (угольная ангидраза) - цинксодержащий фермент, присутствующий в различных тканях организма, в том числе в почках и цилиарном теле.
Назначают 1-2 раза в сутки. Ксалаком - комбинация 0,005% раствора латанопроста и 0,5% раствора тимолола, применяют 1 раз утром. Косопт - комбинация 2% раствора дорзоламида и 0,5% раствора тимолола малеата. Назначают 2 раза в сутки.
Лечение острого приступа глаукомы. Своевременная диагностика и адекватное лечение острого приступа глаукомы во многом предопределяют прогноз, так как во время приступа происходит гибель волокон зрительного нерва. Лечение больных с острым приступом глаукомы должно проводиться в глазном стационаре. Лечение надо начинать сразу, как только установлен диагноз.
1% раствор пилокарпина гидрохлорида закапывают каждые 15 мин в течение 1 часа, затем каждые 30 мин в течение 2 ч, затем через час в течение следующих 2 ч, затем каждые 3 ч. Одновременно назначают инстилляции 0,5% раствора тимолола малеата 2 раза и дают таблетку ацетазоламида (диакарба). Через 3 ч, если приступ не купируется, внутримышечно вводят литическую смесь 1 мл 2,5% раствора хлорпромазина (аминазин), 1 мл 2,5% раствора прометазина (пипольфен) или 1 мл 1% раствора дифенгидрамина (димедрол) и 1 мл 2% раствора тримеперидина (промедол). Внутрь дают глицерин из расчета 1,3 мл/кг на фруктовом соке. Если в течение 6 ч приступ не купируется, можно повторить введение литической смеси. Проводят отвлекающую терапию (2-3 пиявки на висок, горчичники на затылок, горячие ножные ванны, 25 г солевого слабительного). Если одновременно у больного имеется гипертонический криз, то осмотические диуретики, горячие ножные ванны и слабительное противопоказаны. Больного направляют в стационар. Если в течение 24 ч приступ не купируется, производят операцию: иридэктомию 1 .
Медикаментозное лечение направлено на улучшение кровообращения и обменных процессов в тканях глаза, на нейропротекцию (защиту сетчатки и волокон зрительного нерва от повреждающего действия различных факторов) и на борьбу с дистрофическими процессами.
1 Иридэктомия - иссечение участка радужной оболочки, в результате чего давление в задней и передней камерах глаза выравнивается, радужка возвращается в правильное положение, угол передней камеры расширяется, улучшается отток внутриглазной жидкости и снижается офтальмотонус.
Определенное значение в комплексной терапии глаукомы имеет санаторно-курортное лечение, устранение нервных напряжений, психического возбуждения, переутомления, следует наладить полноценный сон.
Рацион должен быть преимущественно молочно-растительным с ограничением острой, соленой пищи, жареных блюд, копченостей. Полностью исключают курение и употребление алкоголя, крепкий чай и кофе.
Противопоказаны шум, вибрация, тяжелый физический труд, ионизирующее излучение, ночные смены, работа с наклоненной головой, работа в горячих цехах.
Хирургическое лечение. Если при консервативном лечении не удается добиться стойкой компенсации ВГД, показано оперативное вмешательство. Оно должно проводиться в возможно более ранние сроки, когда зрительные функции еще не нарушены.
Все операции можно разделить на 3 категории:
Операции, направленные на улучшение оттока по естественным путям (трабекулотомия, синусотомия);
Операции, направленные на создание новых путей оттока (трабекулэктомия);
Операции, направленные на угнетение продукции камерной влаги (лазерная и ультразвуковая циклодеструкция).
Диспансеризация больных глаукомой. Больные глаукомой состоят на диспансерном учете в глазном кабинете районной поликлиники. Не реже 1 раза в 3 мес исследуют остроту зрения, поле зрения, состояние диска зрительного нерва, измеряют ВГД. Периодически (1-2 раза в год) больным проводится курсовое лечение в глазном отделении. Проводят лечение не только глаукомы, но и сопутствующих заболеваний.
1. Что такое внутриглазное давление?
2. Какие способы исследования офтальмотонуса вы знаете?
3. Каковы средние нормальные величины внутриглазного давления?
4. Что такое глаукома?
5. Какие факторы риска глаукомы вы знаете?
6. Какие жалобы могут предъявлять больные глаукомой?
7. Чем принципиально различается лечение больных врожденной и первичной глаукомой?
8. Какие наиболее популярные препараты используют для снижения офтальмотонуса?
9. Какова схема лечения острого приступа глаукомы?
Тестовые задания
1. Разница ВГД правого и левого глаза не должна превышать:
а) 2 мм рт.ст.;
б) 3 мм рт.ст.;
в) 4 мм рт.ст.;
г) 5 мм рт.ст.
2. При врожденной глаукоме не является кардинальным признаком:
а) увеличение роговой оболочки и глазного яблока;
б) уменьшение роговицы и глазного яблока;
в) расширение зрачка на свет;
г) повышение ВГД.
3. Первичная открытоугольная глаукома наиболее опасна из-за:
а) ее частоты;
б) внезапного начала;
в) бессимптомного течения;
г) потери остроты зрения.
4. Симптом «кобры» характерен для:
б) склерита;
в) глаукомы;
г) иридоциклита.
5. Симптом, не характерный для острого приступа первичной закрытоугольной глаукомы:
а) отек роговицы;
б) мидриаз;
в) застойная инъекция глазного яблока;
6. Гипотензивное лечение глаукомы не включает методы:
а) медикаментозные;
б) физиотерапевтические;
в) лазерные;
г) хирургические.
7. Для общего лечения глаукомы не назначают:
а) сосудорасширяющие препараты;
б) ангиопротекторы;
в) кортикостероиды;
г) антиоксиданты.
8. При лечении глаукомы не применяют:
а) цикломед;
б) пилокарпин;
г) тимолол.
9. Не снижает продукцию водянистой влаги:
а) тимолол;
б) клофелин;
в) эмоксипин;
г) бетоптик.
10. При остром приступе глаукомы недопустимо:
а) закапывать пилокарпин каждые 15 мин в течение часа;
б) закапать 0,5% раствор тимолола;
в) закапать 1% раствор атропина;
г) дать таблетку диакарба.
Задача
Вы работаете на базе отдыха без врача. К вам обратилась больная, 48 лет, с жалобами на сильную боль в правом глазу, иррадиирующую в правую височную область, резкое снижение зрения до светоощущения, тошноту, рвоту после того, как она в течение 5 ч собирала грибы.
Объективно: застойная инъекция правого глазного яблока, роговица отечная. При пальпаторном определении ВГД глазное яблоко твердое, как камень, при тонометрии ВГД 56 мм рт.ст., передняя камера мелкая, зрачок шире, чем на другом глазу, радужка отечная.
Задания:
1. Определите неотложное состояние, развившееся у пациентки.
2. Составьте алгоритм оказания неотложной помощи и обоснуйте его.


